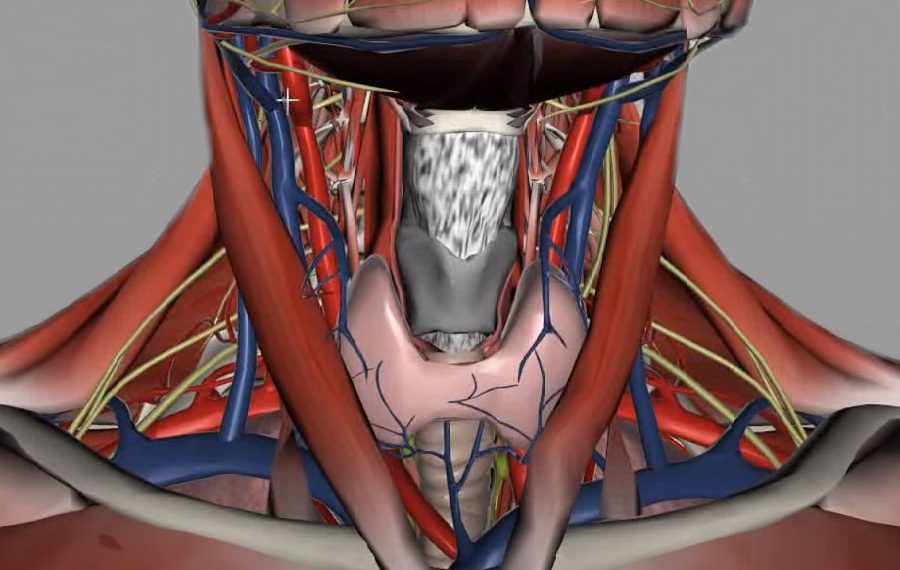
Щитовидная железа (ЩЖ) – наиболее крупный непарный орган эндокринной системы. По происхождению, наряду с вилочковой и паращитовидными железами, ЩЖ принадлежит к энтодермальной группе эндокринных желез. Размеры ЩЖ могут варьировать в зависимости от кровенаполнения и состояния активности функции. По форме железа имеет подковообразную форму, в виде буквы «H» или бабочки.
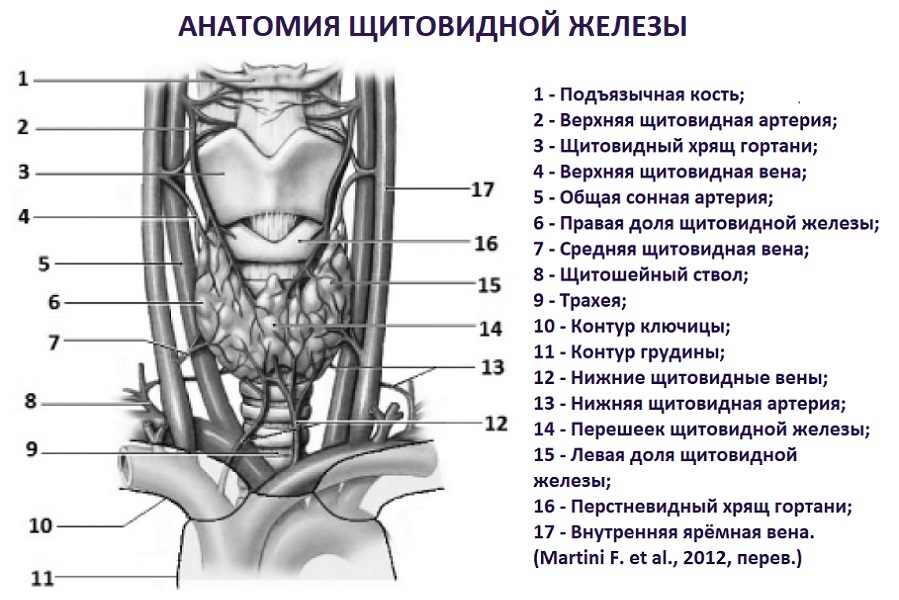
Доли щитовидной железы
В железе выделяют:
- Lobus dexter – правую боковую долю щитовидной железы;
- Lobus sinister – левую боковую долю щитовидной железы;
- Istmus glandulae thyroidei – перешеек: соединяет правую и левую доли ближе к их нижним полюсам. Он может быть узким (5-6 мм), широким (12-15 мм). В некоторых случаях перешеек может отсутствовать, тогда боковые доли никак не соединены между собой.
- Lobus pyramidalis – непостоянную пирамидальную долю щитовидной железы; встречается приблизительно у 30% людей, она отходит кверху от перешейка или одной из боковых долей либо по средней линии, либо от нее вправо или влево. Пирамидальная доля располагается впереди щитовидного хряща и своей верхушкой может лежать на подъязычной кости.
Боковые доли щитовидной железы имеют широкое основание и заостренный верхний полюс. Различают наружную (переднелатеральную) и внутреннюю (заднемедиальную) поверхности долей.
Развитие
ЩЖ развивается из эпителия передней кишки как непарное выпячивание ввентральной стенки. До 4-й недели эмбрионального развития вырост имеет полость – щитоязычный проток. К концу 4-й недели дистальный отдел щитоязычного протока делится на два утолщения, являющиеся зачатками будущих долей железы.
На 6-й неделе эпителиальный тяж отшнуровывается от глотки, его просвет облитерируется, а дистальная часть между двумя разрастающимися долями сохраняется в виде перешейка.
Формирующиеся доли смещаются каудально и занимают свое нормальное положение. Из сохранившегося отдела протока формируется пирамидальная доля щитовидной железы.
На 8-12 неделе начинает секретироваться неактивный прогормон, который раздвигает эпителий – начинается формирование фолликулов.
Расположение
Щитовидная железа имеет поверхностное расположение в передней области шеи, впереди трахеи и боковых стенок гортани и прилегает к щитовидному хрящу, от которого она и получила свое название.
Спереди от ЩЖ находятся мышцы:
- Грудино-щитовидная;
- Грудино-подъязычная;
- Лопаточно-подъязычная;
- Частично – грудино-ключично-сосцевидная мышца.
Также спереди от железы находятся поверхностная и предтрахеальная пластинка шейной фасции.
Верхние полюса правой и левой долей щитовидной железы заходят на наружную поверхность щитовидного хряща, нижние полюса достигают 5-6 кольца трахеи. Заднебоковой поверхностью доли соприкасаются с гортанной частью глотки и началом пищевода.
Перешеек прилежит ко 2-3 кольцам трахеи и может достигать дуги перстневидного хряща.
Размеры и масса щитовидной железы в норме для взрослого человека
Размеры
- Поперечный размер железы: 50-60 мм;
- Продольный размер доли: 50-80 мм;
- В передне-заднем направлении боковых долей 18-20 мм;
- Вертикальный размер перешейка: 2,5-5 мм;
- Толщина перешейка: 2-8 мм;
Масса
Масса щитовидной железы взрослого человека в возрасте 20 – 60 лет равна 16,3 – 18,5 г.
У женщин масса и объем ЩЖ больше, чем у мужчин.
Возрастные особенности
Для новорожденных характерен большой размер ЩЖ, который имеет тенденцию к уменьшению в течение первого года жизни и достигает 1,0-2,5 г. Далее размеры и масса щитовидной железы постепенно увеличиваются вплоть до возраста полового созревания – до 10-14 г. Во взрослом возрасте, от 20 до 50 лет, остается практически постоянной и в среднем составляет 18 г. В последующем, в связи с явлениями возрастной атрофии происходит уменьшение массы и объема ЩЖ практически без изменения функции.
Строение щитовидной железы
Анатомическое
Железа покрыта двойной капсулой или оболочкой:
- Наружная (фиброзная капсула, capsula fibrosa);
- Внутренняя (собственная оболочка железы).
Наружная и внутренняя капсулы рыхло связаны между собой посредством клетчатки, в которой проходят сосуды и нервы. Железа фиксируется связками от наружной капсулы к гортани и трахее, чем объясняется ее перемещение при движении гортани во время глотания. От тонкой внутренней капсулы в ткань железы отходят соединительнотканные перемычки – трабекулы, разделяющие ее на дольки. В толще трабекул проходят нервы, артерии, вены и лимфатические сосуды. Трабекулы разветвляются и формируют строму железы – соединительнотканный каркас, образованный коллагеновыми и эластическими волокнами. Дольки, в свою очередь, состоят из фолликулов – пузырьков, содержащих коллоид.
Гистологическое строение
Паренхима ЩЖ состоит из фолликулов – пузырьки, которые наполнены коллоидом, секретом тироцитов.
Фолликул – структурно-функциональная единица щитовидной железы. Численность фолликулов в органе в среднем может достигать 30 млн.
Строение фолликулов
- Размеры фолликула могут составлять от 50 до 500 мкм.
- Стенки образованы одним слоем тироцитов (эпителиальных клеток), лежащих на базальной мембране.
- Тироциты имеют кубическую форму и размеры, определяющиеся их активностью: чем активнее клетка, тем больший имеет размер. Тироциты имеют все органеллы, необходимые для активного функционирования: крупное ядро, значительное количество рибосом, лизосомы, комплекс Гольджи, митохондрии и гранулы секрета. Апикальная поверхность тироцитов погружена в коллоид, заполняющий полость фолликула. Функция фолликулярных клеток – захватывание из крови йода и синтез йодсодержащих гормонов: тироксина (тетрайодтиронин) и трийодтиронина.
- Коллоид, заполняющий фолликулы, вырабатывается эпителиальными клетками, образующими фолликулярную стенку, он имеет густую консистенцию и содержит гормоны щитовидной железы, состоящие из белков и йодсодержащих аминокислот.
- Парафолликулярные клетки или C-клетки. Располагаются между тироцитами на базальной мембране и между фолликулами. Парафолликулярные клетки синтезируют тиреокальцитонин – антагонист паратгормона паращитовидных желез.
- Интерфолликулярные островки. Располагаются в прослойках соединительной ткани между нервами, сосудами и фолликулами. Островки образованы клетками-предшественниками фолликулярных и парафолликулярных клеток.
Группа из 20-40 фолликулов, окруженных соединительной тканью, сетью кровеносных и лимфатических сосудов формируют дольку щитовидной железы.
Артерии
- Верхние полюса правой и левой доли: верхние щитовидные артерии (правая и левая соответственно) – ветви наружных сонных артерий.
- Нижние полюса правой и левой доли: нижние щитовидные артерии (правая и левая) – ветви щитошейных стволов подключичных артерий. Иногда к нижнему полюсу может подходить низшая щитовидная артерия, которая может отходить от плечеголовного ствола, подключичной артерии или непосредственно от дуги аорты.
Ветви щитовидных артерий формируют множественные анастомозы в капсуле и в ткани железы.
Вены
Вены ЩЖ образуют сплетения, располагающиеся под наружной капсулой, из которых кровь изливается в вены:
- Верхние и средние щитовидные вены – во внутреннюю яремную вену.
- Нижние щитовидные вены – в плечеголовную вену.
Лимфатические сосуды
Лимфатические сосуды формируют густое сплетение, по ним отводится коллоид. Отводящие лимфатические сосуды ЩЖ сопровождают ход артерий и впадают в лимфоузлы:
- Щитовидные;
- Предгортанные;
- Предтрахеальные;
- Паратрахеальные;
- Медиастинальные.
Нервы
Нервы ЩЖ отходят от шейных узлов правого и левого симпатических стволов и от блуждающего нерва и сопровождают ход сосудов.
- Афферентная и парасимпатическая иннервация – от верхнего гортанного и возвратного гортанного нервов – ветви блуждающего нерва, отвечают за подавление функции железы.
- Симпатическая – от шейных узлов, нервные импульсы симпатических волокон отвечают за повышение функциональной активности железы.
Рекомендуемая литература
Анатомия человека в двух томах. Под редакцией академика РАМН, профессора М. Р. Сапина, 2001 г.
Анатомия человека. Под редакцией М. Г. Привеса, 1985 г.
Основы анатомии и физиологии эндокринной системы человека. П. А. Гелашвили, Д. С. Громова, 2014 г.