Аутоиммунный тиреоидит – заболевание щитовидной железы, характеризующееся хроническим воспалительным процессом аутоиммунного происхождения, в результате которого происходит деструкция фолликулов и фолликулярных клеток щитовидной железы.
Код по МКБ-10, тиреоидиты
(Е00-Е90) Болезни эндокринной системы, расстройства питания и нарушения обмена веществ;
– (Е00-Е07) Болезни щитовидной железы;
– – (Е06) Тиреоидит;
– – – (Е06.0) Острый тиреоидит;
– – – (Е06.1) Подострый тиреоидит;
– – – (Е06.2) Хронический тиреоидит с преходящим токсикозом;
– – – (Е06.3) Аутоиммунный тиреоидит;
– – – (Е06.4) Медикаментозный тиреоидит;
– – – (Е06.5) Тиреоидит;
– – – (Е06.9) Тиреоидит неуточненный.
Классификации аутоиммунных тиреоидитов
Классификация R. Volpe, 1984 г.
- Болезнь Грейвса (базедова болезнь, аутоиммунный тиреотоксикоз);
- Хронический аутоиммунный тиреоидит:
- Тиреоидит Хашимото;
- Лимфоцитарный тиреоидит детей и подростков (юношеский лимфоцитарный тиреоидит);
- Послеродовый тиреоидит («молчащий», «немой», безболевой);
- Идиопатическая микседема (атрофический тиреоидит);
- Хронический фиброзный тиреоидит;
- Атрофическая асимптоматическая форма.
Классификация А. М. Раскина
- Типичная форма АТ: с равномерным увеличением и уплотнением щитовидной железы, часто сопровождается явлениями гипотиреоза;
- АТ с неравномерным увеличением щитовидной железы с образованием узлов, редко – гипотиреоз;
- АТ с диффузным увеличением щитовидной железы и явлениями воспаления как при подостром тиреоидите (редко встречающаяся);
- АТ с диффузным увеличением щитовидной железы, сопровождающееся офтальмопатией (редко встречающаяся).
Классификация А. Л. Акинчева
- По типу увеличения щитовидной железы:
- Диффузная форма АИТ;
- Псевдодиффузная форма АИТ.
- По функциональному состоянию щитовидной железы:
- Эутиреоидная форма АИТ;
- Гипертиреоидная форма АИТ;
- Гипотиреоидная форма АИТ.
- По степени увеличения щитовидной железы: различают увеличение 1, 2, 3, 4, 5-й степени.
Патогенез
Возбудитель проникает в организм со слюной клеща при укусе. Патогенез боррелиоза до конца пока не изучен.
В цикле инфекционного процесса выделяют три последовательные стадии:
- Локализованная;
- Диссеминированная;
- Персистирующая (хроническая).
Первая или локализованная стадия: первичный аффект – в месте укуса развивается воспалительно-аллергическая реакция с локальной персистенцией возбудителя, развивается ползучая эритема. Эритема может сопровождаться регионарным лимфаденитом.
Вторая или диссеминированная стадия: диссеминация возбудителя с кровью или лимфой в другие органы и ткани, инфекция принимает генерализованный характер с поражением нервной системы, сердца, суставов. Клинические проявления определяются преимущественным поражением органов и систем:
- Неврологические;
- Со стороны сердца – миокардит с АВ-блокадой, перикардит, в тяжелых случаях – панкардит
- Множественные эритемы;
- Со стороны опорно-двигательной системы: миалгии, миозиты, артралгии;
- Воспалительные процессы со стороны глаз: конъюнктивиты, ириты, панофтальмит, отек соска зрительного нерва;
- Явления гепатита с увеличением печени;
- Лимфаденопатия;
- Протеинурия и гематурия.
Третья или персистирующая стадия хронической инфекции: поздние, в срок до нескольких месяцев и лет, проявления болезни в виде хронического атрофического дерматита, артритов, неврологических синдромов (нейроборрелиоз, энцефалит, полинейропатии и др.)
Хронический аутоиммунный тиреоидит Хашимото
Хронический аутоиммунный тиреоидит (тиреоидит Хашимото, лимфоцитарный тиреоидит) – заболевание щитовидной железы, характеризующееся хроническим воспалительным процессом аутоиммунного происхождения, в результате которого в процессе лимфоидной инфильтрации происходит деструкция фолликулов и фолликулярных клеток щитовидной железы, часто с исходом в гипотиреоз.
Заболевание впервые описано японским хирургом H. Hashimoto, 1912 г. Название тиреоидит Хашимото относится к гипертрофической форме АИТ, но традиционно термином обозначают всю группу АИТ.
Этиология и патогенез
Считается, что в патогенезе АИТ основная роль принадлежит врожденным дефектам Т-супрессоров, контролирующих силу иммунного ответа организма на антиген. При наличии генетического дефекта данного звена иммунитета, возможно появление клонов Т-лимфоцитов, способных взаимодействовать с тиреоидным эпителием, оказывая на него повреждающее действие. В этот момент запускается механизм иммунного ответа по типу гиперчувствительности замедленного типа. С развитием развернутой картины аутоиммунного процесса происходит гибель паренхимы щитовидной железы с исходом в гипотиреоз.
Провоцирующими факторами в запуске воспалительного процесса в АИТ могут быть практически любые воздействия на щитовидную железу:
- Механическая травма;
- Оперативное вмешательство;
- Инфекции;
- Стресс;
- Пищевые нитрозамины;
- Терапия препаратами йода;
- Применение радиоактивного йода;
- Применение тиреостатиков.
Операционная и механическая травма. В результате повреждения ткани щитовидной железы происходит поступление в кровь тиреоглобулина с последующей выработкой антител к тиреоглобулину. Комплексы антиген-антитело фиксируются в тиреоидном эпителии, оказывая на него цитотоксическое действие с последующим разрушением фолликулов и нарушением синтеза тиреоидных гормонов. Недостаток тиреоидных гормонов стимулирует выработку тиреотропного гормона (ТТГ), последний приводит к гипертрофии щитовидной железы и образованию зоба.
В случае образования антител к рецепторам ТТГ, развивается атрофическая форма тиреоидита – идиопатическая микседема.
Избыток йода. При избыточном поступление йода происходит образование свободных радикалов, оказывающих непосредственное повреждающее действие на эпителий щитовидной железы.
Вирусная инфекция. Вирусы, фиксируясь на поверхности клеток, способны вызывать индукцию антигенов, с соответствующим иммунным ответом.
Эпидемиология
Оценка заболеваемости затруднена в связи с длительным периодом эутиреоидной фазы, считается, что носительство антител и вероятность исхода в первичный гипотиреоз у женщин превышает таковые у мужчин примерно в 10 раз. АИТ является причиной гипотиреоза у женщин примерно в 80% случаев. Распространенность среди всего населения составляет около 2%.
Симптомы тиреоидита Хашимото
Аутоиммунный тиреоидит в начальной стадии развивается постепенно и может не иметь характерных признаков, симптомы начинают проявляться по мере прогрессирования патологического процесса.
Изменение размеров щитовидной железы
Увеличение щитовидной железы является основным симптомом при гипертрофической форме АИТ. Увеличение развивается постепенно, зачастую оставаясь незамеченным и обнаруживается случайно. Процесс начинается с одной из долей с последующим распространением и равномерным увеличением всех отделов щитовидной железы, ткань которой приобретает деревянистую плотность. Железа может производить впечатление «плоской», с однородной зернистой поверхностью. В случае асимметричного поражения, измененный участок также имеет однородный характер и деревянистую плотность.
Степень увеличения может быть различной: от незначительной до резко выраженной. Зоб больших размеров может вызывать симптомы компрессии: чувство сдавления в области шеи, дискомфорт, чувство неловкости, болезненность, одышку.
При атрофической форме АИТ, в процессе замещения паренхимы железы фиброзной тканью, ее размеры значительно уменьшаются.
Нарушение функции
Функция щитовидной железы может быть изменена как в сторону увеличения синтеза гормонов, так и снижения. В зависимости от этого возможны варианты, которые также могут рассматриваться как фазы клинического течения заболевания:
- Эутиреоидный АИТ;
- Гипертиреоидный АИТ;
- Гипотиреоидный АИТ.
Эутиреоидный АИТ. Пациенты молодого и среднего возраста могут длительное время находиться в эутиреоидном состоянии благодаря повышению продукции ТТГ и компенсаторным возможностям тиреоидного эпителия. Это состояние определяется как фаза субклинического гипотиреоза, когда повышено содержание тиреотропного гормона, но Т4 сохраняет нормальный уровень.
Гипотиреоидный аутоиммунный тиреоидит. По мере деструкции ткани железы снижается выработка Т4 с манифестацией гипотиреоза. Гипотиреоз при тиреоидите Хашимото носит необратимый характер.
Клиника гипотиреодной формы АИТ
При первом обращении к врачу признаки гипотиреоза выражены слабо, о нем могут свидетельствовать жалобы: снижение памяти и работоспособности, увеличение массы тела, выпадение волос, снижение аппетита.
По мере нарастания гипотиреоза проявляются все характерные симптомы этого состояния: бледная, сухая кожа, пастозность лица, кистей рук, брадикардия, приглушенность сердечных тонов. Возможны нарушения менструального цикла, проявляющиеся в виде метроррагий и развитие вторичной анемии. Анемия сопровождается тахикардией, что усложняет диагностику – так как для гипотиреоза типична брадикардия.
Гипертиреоидный АИТ. Сопровождается явлениями тиреотоксикоза.
Юношеский тиреоидит
Данная форма аутоиммунного тиреоидита имеет свои особенности клинического течения: болезнь начинает развиваться в подростковом возрасте с увеличения щитовидной железы. Железа безболезненна, поверхность ровная, границы четкие. В большинстве случаев протекает по эутиреоидному варианту. Невысокие титры антител к тиреоглобулину. Назначением L-тироксина размеры железы нормализуются. Отмена препаратов не приводит к гипотиреозу.
В случае развития АИТ на фоне других аутоиммунных заболеваний, жалобы больного и клиническая картина может значительно варьировать.
Диагностика аутоиммунного тиреоидита
Диагностика осуществляется на основании клинической картины и данных обследования:
- Пункционная биопсия;
- Определение титра антител к тиреоглобулину (характерен высокий титр, более 1:1000) и микросомальному антигену;
- Уровень тиреоидных гормонов (Т3, Т4, ТТГ);
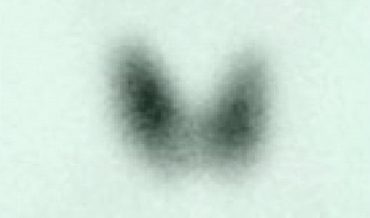
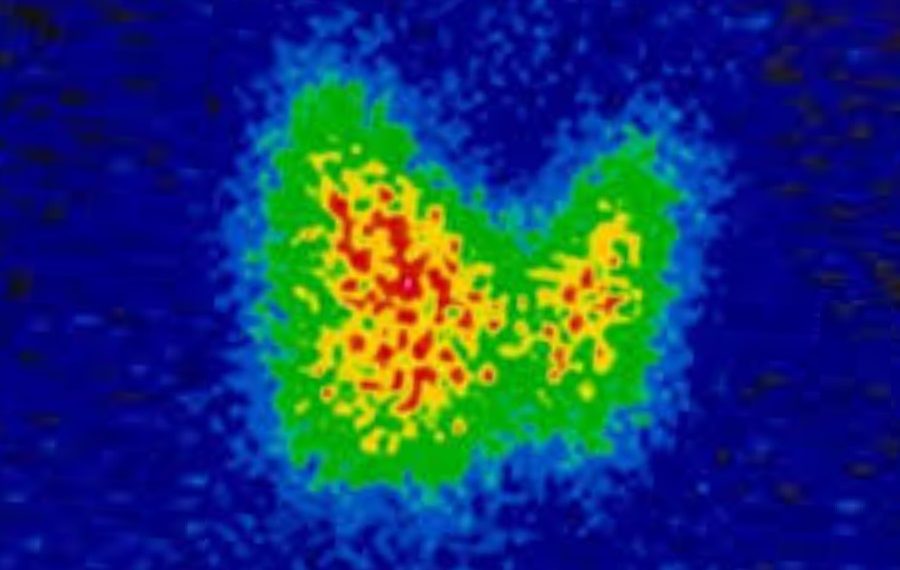
- Радионуклидная сцинтиграфия: мозаичность накопления нуклида, участки с нечеткими контурами;
- Термография;
- УЗИ щитовидной железы;
- Тиреоидолимфография.
Основные диагностические критерии АИТ
- Диффузный бугристый зоб;
- Гипоэхогенность щитовидной железы при УЗИ;
- Неравномерное накопление нуклида на сцинтиграмме;
- Повышенный титр антител к тиреоглобулину и микросомальной фракции;
- Первичный гипотиреоз, в том числе субклинический с повышенным уровнем ТТГ;
- Данные пункционной биопсии.
Сочетание как минимум трех из указанных признаков свидетельствует в пользу аутоиммунного тиреоидита.
Дифференциальная диагностика
АИТ необходимо дифференцировать со следующими заболеваниями:
- Простой эндемический зоб;
- Транзиторный гипотиреоз при аутоиммунных тиреоидитах другой этиологии.
Лечение аутоиммунного тиреоидита
Хирургическое лечение
Метод имеет ограниченное применение, поскольку не способен повлиять на патогенез и прогрессирование заболевания, а также в связи с неудовлетворительными отдаленными результатами. Безусловные показания к операции ограничиваются следующими случаями:
- Подозрение на злокачественный процесс и невозможность дифференцировать АИТ от злокачественного поражения щитовидной железы;
- Наличие симптомов компрессии трахеи. В этих случаях осуществляется экономная резекция железы для освобождения передней поверхности трахеи.
Относительные показания к операции возникают при отсутствии результата от консервативного лечения, проявления:
- Продолжающееся увеличение щитовидной железы, не отвечающее на консервативную терапию;
- Симптомы тиреотоксикоза, не поддающиеся консервативной терапии;
Объем операции зависит от показаний к вмешательству.
Консервативная терапия
Специфического лечения, способного остановить аутоиммунный процесс не разработано, для компенсации гипотиреоза проводится заместительная гормонотерапия.
Гормональная терапия (трийодтиронин, тироксин), назначается в следующих случаях:
- Явный гипотиреоз;
- Субклинический гипотиреоз;
- Зоб с явлениями сдавления окружающих тканей.
Цель гормонотерапии:
- при гипотиреозе – с заместительной целью;
- при эутиреозе для предупреждения гипертрофии железы и формирования зоба;
- для подавления иммунного процесса.
Доза гормонов зависит от степени тяжести гипотиреоза.
В случае возникновения тахикардии назначаются бета-блокаторы.
Заместительная гормонотерапия при аутоиммунном тиреоидите проводится пожизненно, постоянно и непрерывно.
Другие методы лечения
Клиническая эффективность других методов может быть пока не доказана, либо выявлены нежелательные эффекты. По литературным данным в терапии АИТ также применяются следующие способы:
- Глюкокортикоидная терапия: считается нежелательной, имеет перечень противопоказаний и возможность осложнений. Применение глюкокортикоидов считается показаным при необходимости получения быстрого клинического эффекта, а также при индивидуальной непереносимости тиреоидных гормонов.
- Интрагландуллярное ведение стероидных гормонов пролонгированного действия: получены хорошие результаты, но на данный момент клинический опыт в применении небольшой.
- Терапия 3-аминокапроновой кислотой: получены хорошие результаты, препарат нормализует клеточный иммунитет и снижает титр антитиреоидных антител, клинический опыт небольшой.
- Терапия левомизолом в сочетании с 3-аминокапроновой кислотой;
- Лечение иммуномодулятором Т-активином: нормализует Т-систему иммунитета, препарат может рассматриваться в качестве патогенетического средства.
Прогноз: при ранней диагностике, своевременной и адекватной терапии прогноз благоприятный.
Послеродовый тиреоидит
По литературным данным заболевание развивается у 5-9% женщин в послеродовом периоде, в половине случаев это носительницы антител к тиреоидной пероксидазе. Также послеродовый тиреоидит возникает у 25% женщин с сахарным диабетом 1 типа.
Этиология
Причина развития заболевания состоит в изменениях активности иммунной системы, связанные с беременностью и родами, происходящими на фоне уже имеющихся антител к тиреоидной пероксидазе и лимфоидной инфильтрации паренхимы щитовидной железы.
Патогенез
Данный вариант аутоиммунного тиреоидита имеет фазное течение:
- Аутоиммунная агрессия;
- Деструктивный тиреотоксикоз или тиреотоксическая фаза: в результате разрушения тироцитов происходит выброс в кровеносную систему тиреоидных гормонов.
- Транзиторный гипотиреоз или гипотиреоидная фаза: наступает при массивной деструкции клеток, длительность гипотиреоза может продолжаться около года.
- Восстановление функции щитовидной железы.
Клинические симптомы
Начало в виде гипертиреоза (легкого тиреотоксикоза) отмечается через 8-14 недель после родов. Основные проявления в виде утомляемости, общей слабости относят на прошедшие роды. Период легкого тиреотоксикоза переходит в фазу умеренного гипотиреоза ориентировочно к 19-20 неделе после родов. Возникающие изменения самочувствия, принимают, как правило, за проявления послеродовой депрессии.
Диагностика
Осуществляется на основе:
- Данных анамнеза (недавно перенесенные роды или прерывание беременности);
- Результатов сцинтиграфии (снижение накопления нуклида);
- УЗИ щитовидной железы (сниженная эхогенность паренхимы).
Дифференциальная диагностика
Проводится со следующими заболеваниями:
- Болезнь Грейвса;
- Тиреоидит Хашимото.
Лечение
Поскольку тиреотоксикоз развивается по причине деструктивных процессов, а не гиперфункции щитовидной железы, тиростатики на назначаются.
Выраженная тахикардия купируется бета-адреноблокаторами;
В гипотиреоидную фазу назначается заместительная гормонотерапия левотироксином в течение года. Отмена осуществляется под контролем уровня ТТГ и Т4. При благоприятном течении функция щитовидной железы нормализуется до эутиреоидного состояния.
Прогноз
Возможность рецидива высокая в случае следующих родов, вероятность составляет порядка 70%. В приблизительно 25% случаев возможно развитие хронического аутоиммунного тиреоидита с постоянным гипотиреозом.
Рекомендуемая литература
Болезни органов эндокринной системы. Руководство для врачей. И. И. Дедов, М. И. Балаболкин, Е. И. Марова. Под ред. акад. РАМН И. И. Дедова, 2000 г.
Клиническая эндокринология, руководство. Под ред. заслуженного деятеля науки РФ, проф. Н. Т. Старковой, 2002 г.
Заболевания щитовидной железы. Руководство. Е. А. Валдина, 2006 г.
Эндокринология. Учебник для вузов. И. И. Дедов, Г. А. Мельниченко, В. Ф. Фадеев, 2007 г.