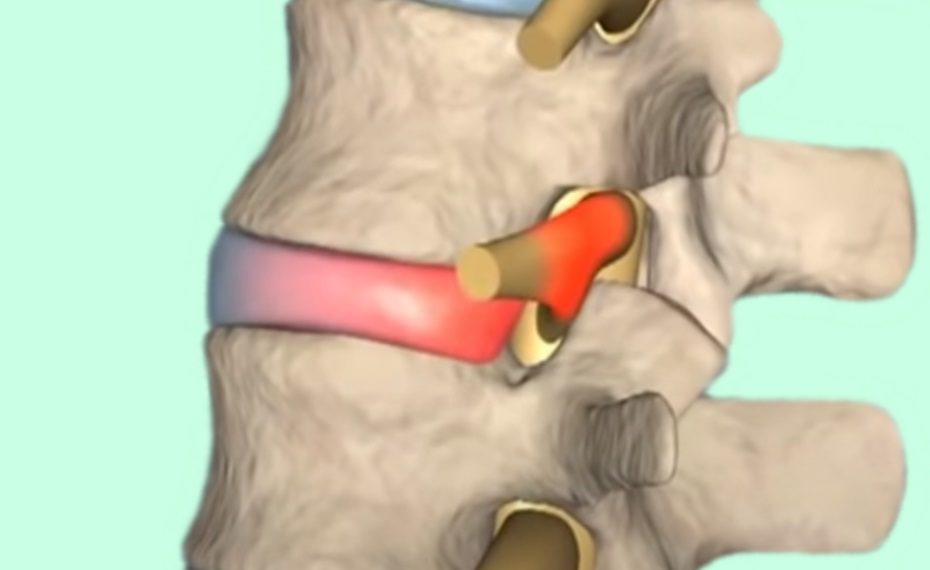
Радикулит: название от латинского radicula (корешок) + -itis (суффикс, обозначающий воспаление) = radiculitis – компрессионное и воспалительное поражение корешков спинномозговых нервов, при распространении процесса на корешки и корешковые нервы относится к радикулоневритам. Радикулит рассматривается в клинике нервных болезней как заболевание периферической нервной системы, сопровождающееся болевым синдромом – болью в шее, спине и конечностях.
С точки зрения анатомии, внутрипозвоночная часть периферической нервной системы подразделяется на следующие структуры:
- Корешок;
- Канатик;
- Корешковый нерв.
В клинической практике поражения всех перечисленных структур обозначаются общим термином радикулит или радикулопатия.
Причины развития радикулита
По Международной классификации (1967 г.), выделяются четыре группы основных причин:
Врожденные
- Менингоцеле и другие аномалии;
- Наследственная сенсорная нейропатия;
Компрессионно-травматические:
- Физическая травма;
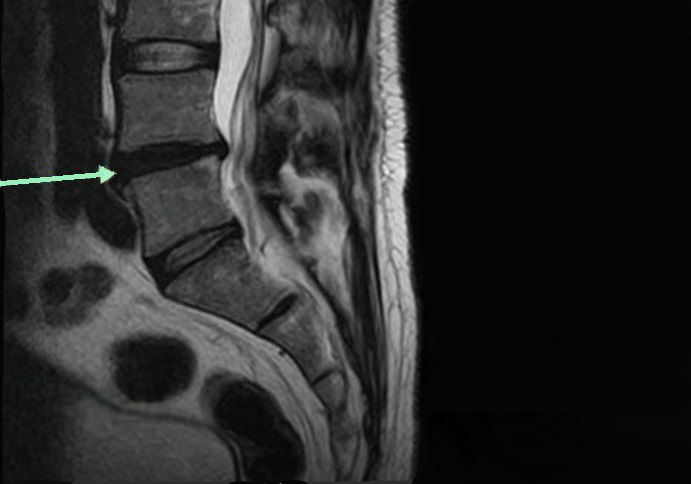
- Вертебральный остеохондроз;
- Грыжи и пролапс межпозвоночных дисков;
- Болезнь Педжета;
- Опухоли и другие деструктивные поражения;
- Деформирующий спондилоартроз;
- Спондилез;
- Остеопороз;
- Анкилозирующий спондилоартрит.
- Токсическая радикулопатия: возникает при спинномозговой анестезии.
Инфекционно-воспалительные
- Сифилис;
- Арахноидит;
- Шистосоматоз;
- Постинфекционные аллергические полирадикулоневриты;
- Полирадикулоневриты, спровоцированные введением сыворотки или прививками.
- Грипп;
- Туберкулез (туберкулезный спондилит);
- Бруцеллез;
- Ревматизм;
- Церебро-спинальный менингит;
- Хронический спинальный лептоменингит;
- Корешковые формы нейровирусных заболеваний (клещевой энцефалит);
Неопластические заболевания корешков
- Невриномы;
- Менингиомы;
- Метастатические опухоли;
- Ретикулез;
- Артериовенозные мальформации.
Другие причины
- Энцефаломиелиты;
- Субарахноидальные кровоизлияния.
Провоцирующие факторы
Экзогенные
- Травмы;
- Неосторожные резкие движения;
- Длительное пребывание в неудобной позе;
- Переохлаждение;
- Инфекции;
- Интоксикации.
Эндогенные
- Функциональная недостаточность нервно-мышечного аппарата;
- Гемодинамические нарушения в позвоночнике и др.
Патогенез
- В случае компрессионной природы радикулита, корешок или корешковый нерв подвергается сдавлению:
- Выступающим межпозвоночным диском;
- Костными разрастаниями;
- Рубцами;
- Опухолью;
- Гипертрофированной связкой;
- Деформированным позвонком и др.
2. В результате возникает ишемия, иногда сопровождающаяся кровоизлиянием, развивается отек корешка, еще больше усугубляющий ишемию.
3. При инфекционном или аутоиммунном воспалении в тканях вокруг корешка развивается лимфоидная инфильтрация, сдавливающая корешок по мере нарастания отека. Результатом является гипоксия, нарушение функции проводимости и раздражение нервных волокон. Если поражается внутриоболочечный участок корешка, воспаление переходит и на прилежащие спинномозговые оболочки.
4. Отек и сдавление корешка может развиться в результате гемодинамических расстройств, как при варикозном расширении вен и их воспалении.
Симптомы радикулита
Клиническая картина радикулита определяется локализацией патологического процесса и функцией пораженных корешков.
Корешковая боль является первым признаком радикулита. Связанная с компрессией боль носит пароксизмальный стреляющий, пронизывающий характер, является кратковременной по продолжительности, четко локализована, может усиливаться при кашле и чихании, наклонах и поворотах туловища, – за счет резкого напряжения мышц.
Затем к болевым ощущениям присоединяется чувство онемения, покалывания, ползания мурашек в соответствующей области. В зоне иннервации пораженного корешка часто отмечается:
- Снижение или выпадение всех видов чувствительности (болевой, температурной, тактильной);
- Снижение или выпадение сухожильных рефлексов;
- Слабость и атрофия мышц.
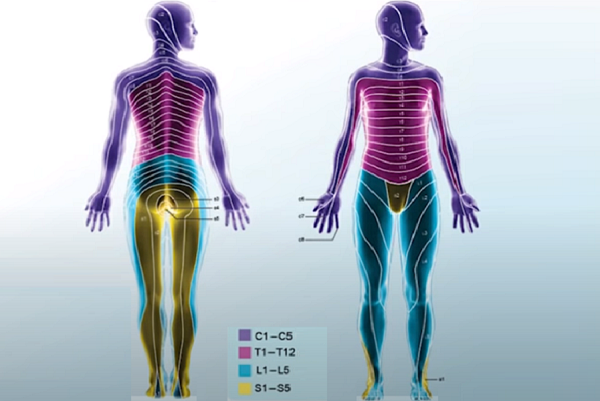
По локализации пораженных корешков различают радикулиты:
- Шейный;
- Грудной;
- Пояснично-крестцовый.
Шейный радикулит
Сдавливание шейных корешков может быть вызвано заднебоковыми выпячиваниями межпозвоночных дисков и остеофитами, сдавливание происходит в межпозвонковых отверстиях. Заболевание обычно начинается в среднем возрасте, но встречается и у молодых людей. Часто имеет затяжное течение.
Болевой синдром имеет внезапный характер по типу «прострела», как правило, связана с физическим напряжением, неудобным положением или резким движением, может возникать ночью. Боль интенсивная, вплоть до полного кратковременного обездвиживания.
Боль односторонняя, усиливается при движении головы, может переходить на затылочную и лобную область, руку, надплечье, надлопаточную и надключичную область. Иногда отмечаются жалобы на ощущение потрескивания в шее при повороте головы. Нагрузка на голову может вызывать боли в пальцах и сопровождаться онемением в области кисти.
Отмечается напряжение мышц затылка и верхних областей спины. Голова принимает вынужденное положение.
Возникают нарушения чувствительности (гиперстезия, сменяющаяся гипестезией) и двигательные расстройства, гипотония и атрофия мышц. В зависимости от локализации пораженного корешка могут отмечаться вегетососудистые нарушения в области верхней конечности:
- Сухость кожи;
- Гипергидроз;
- Мраморность кожи;
- Холодные кисти и др.
Грудной радикулит
Встречается реже, чем шейный и пояснично-крестцовый. В качестве причины часто оказывается вирусная инфекция (опоясывающий лишай), либо результат компрессии (остеохондроз, спондилоартроз, опухоль, спаечный процесс, аневризма аорты).
Грудной радикулит проявляется болями в межреберье, онемением, парестезиями. Болевые точки определяются паравертебрально, на уровне соответствующего позвонка. Больные часто принимают вынужденное положение, сгибая позвоночник в больную сторону и избегая движений, чтобы не провоцировать усиление боли.
Пояснично-крестцовый радикулит
Наиболее часто встречающаяся форма радикулита. Обычный возраст пациентов – 30-50 лет, чаще болеют мужчины, течение заболевания рецидивирующее. В большинстве случаев причиной обострения или возникновения ишиаса является остеохондроз, в качестве провоцирующих факторов отмечаются следующие:
- Травмы;
- Подъем тяжестей из неудобного положения (при наклоне вперед);
- Неловкие или резкие движения;
- Падения;
- На фоне простудных или инфекционных заболеваний.
Симптомы
Боль. Классический симптом ишиаса – боли в спине, с распространением по ходу седалищного нерва: от поясницы – по задней поверхности бедра – подколенная ямка – наружная поверхность голени – стопа и пальцы. В остром периоде боли имеют постоянный характер, с периодическим усилением. В состоянии покоя боль также сохраняется и усиливается при движении.
Состояние мышц и сухожильных рефлексов. Коленный рефлекс не изменен, ахиллов – понижается. Мышечный тонус на стороне поражения снижен, что также является ранним и характерным признаком ишиаса. Больная нога может похудеть, чувствительность – нарушиться.
Вертебральный синдром. Заключается в напряжении паравертебральных мышц, сглаживание позвоночного лордоза, защитный (анталгический) сколиоз, как в сторону больной конечности, так и в противоположном направлении. Сколиоз может принимать альтернирующий характер, когда больной меняет его направление.
Симптом Ласега. Один из основных признаков в диагнотике пояснично-крестцового радикулита, встречается практически в 100% случаев. Суть симптома Ласега заключается в возникновении боли при натяжении седалищного нерва. Определяется следующим способом: лежа на спине больная нога сгибается в коленном и тазобедренном суставе. При попытке выпрямить ногу в коленном суставе из этого положения, седалищный нерв натягивается, что проявляется интенсивной болью.
В тяжелых случаях люмбоишиалгии, когда имеется пролапс межпозвоночного диска, может возникнуть сдавление конского хвоста, что проявляется в следующем сиптомокомплексе:
- Острейшие боли;
- Паралич стоп;
- Потеря чувствительности в промежности;
- Нарушение функции тазовых органов.
Другие симптомы ишиаса:
- Симптом Дежерина: усиление болей при кашле и чихании;
- Симптом Сикара: боль в подколенной ямке при подошвенном сгибании стопы;
- Симптом Эрбена: снижение температуры кожи на больной стороне (за счет поражения вегетативных волокон седалищного нерва);
- Симптом Бехтерева: боль при прижатии колена к поверхности в положении лежа (за счет натяжения седалищного нерва);
- Симптом Нери: резкое пригибание головы к груди вызывает боль в пояснице;
Диагностика
Основывается на типичном характере болей, наличии анталгического сколиоза, симптома Ласера, вертебрального синдрома.
Дифференциальная диагностика
Ишиас необходимо дифференцировать от следующих заболеваний:
- Опухоли;
- Деструктивные процессы таза и позвоночника;
- Воспалительное поражение таза и позвоночника;
- Арахноидит специфической природы;
- Артрозо-артрит тазобедренного сустава;
- Спондилолистез;
Основные принципы лечения радикулитов
Консервативная терапия
- Обеспечить неподвижность позвоночника (постельный режим, корсет);
- Купирование болевого синдрома анальгетиками;
- Нейролептики для усиления действия анальгетиков;
- Транквилизаторы;
- Миорелаксанты;
- Антидпрессанты;
- Тепловые процедуры;
- Блокады с местными анестетиками;
- Витамины группы B;
- Местно: растирания, горчичники;
- Вытяжение;
- Физиолечение;
- Массаж;
- Лечебная физкультура;
- Курортное лечение.
Хирургическое лечение
Показано при развитии тазовых расстройств, либо при отсутствии результатов от консервативной терапии.
Течение заболевания
Стадия сильных болей может продолжаться до 2-3 нед, при успешном лечении выздоровление может наступить через 1-2 месяца. В тяжелых случаях боли могут стихнуть только через 4-5 месяцев или года консервативной терапии. В таких случаях обсуждается возможность оперативного вмешательства.
Рекомендуемая литература
Болезни нервной системы. Руководство для врачей. Под ред. Члена-корреспондента РАМН профессора Н. Н. Яхно, профессора Д. Р. Штульмана.
Малая Медицинская энциклопедия, т. 3. Главный редактор академик АМН СССР В. И. Покровский, 1991 г.
Нервные болезни. Штульман Д. Р., Левин О. С., 2000 г.
Нервные болезни. Руководство для врачей. Х.-Б. Г. Ходос, 2013 г.