Больные ГЛПС подлежат обязательной госпитализации в инфекционное отделение, где им может быть оказана квалифицированная помощь.
ГЛ характеризуются общей интоксикацией и генерализованным поражением сосудов микроциркуляторного русла и развитием тромбогеморрагического синдрома.
Сокращения в тексте:
- ГЛПС – геморрагическая лихорадка с почечным синдромом;
- ИТШ – инфекционно-токсический шок;
- ЦНС – центральная нервная система;
Больные не опасны для окружающих, поэтому при необходимости могут быть госпитализированы в многопрофильные стационары, где есть возможность проведения интенсивной терапии.
МКБ-10
Лечебные мероприятия
Лечение включает следующие этапы:
- Обеспечение режима;
- Этиотропная терапия;
- Патогенетическая терапия.
Обеспечение режима
Назначаются строгий постельный режим, продолжительность которого зависит от тяжести заболевания:
- При легком течении постельный режим назначается на 1,5–2 недели;
- Средней тяжести – 2–3 недели;
- Тяжелое течение – 3–4 недели.
Больному обеспечивается ежедневный туалет ротовой полости. Обязателен контроль диуреза и стула.
Диета
Общие требования: высококалорийная, полноценная, легко усваиваемая пища. Исключить острые, копченые, соленые блюда, консервы. Ограничений по употреблению соли нет. Дробное питание, небольшими порциями, протертая пища. Допускаются кисломолочные продукты.
В зависимости от периода заболевания требования к питанию изменяются следующим образом:
При олигурии: ограничивается поступление белков, калия, контроль приема жидкости в соответствии с диурезом.
В период полиурии: рекомендуется добавить продукты с повышенным содержанием магния и калия, к ним относятся картофель, цитрусовые и др. при назначении диеты учитывается наличие осложнений со стороны желудочно-кишечного тракта.
Общие направления медикаментозной терапии
В начальный период в комплекс лечебных средств включают изотонические растворы глюкозы и хлорида натрия, аскорбиновую кислоту, рутин, антигистаминные средства, анальгетики, дезагреганты.
Этиотропная терапия
Этиотропное лечение дает эффект только в первые пять дней заболевания.
Специфическая терапия включает:
- Специфический человеческий иммуоглобулин по 6 мл 2 раза в день внутримышечно, на 1–2 дня. Курсовая доза 12—24 мл.
- Гипериммунная плазма специфическая, человеческая 150—200 мл в/в 3 раза в первые 5 дней болезни.
- Противовирусные препараты — виразол, рибамидил. (в суточной дозе 1,0 г в течение 5 дней, внутрь.
- Интерфероны — реаферон, реальдирон — по 4 млн. ед. в течение 5 дней, внутримышечно.
- Инвукторы эндогенного интерферона — амиксин—125 мг 2 раза в сутки, 2 дня подряд и 125 мг однократно на 3-й день внутрь.
Патогенетическая терапия
Основной метод лечения ГЛПС. Объем и состав терапии зависит от формы, степени тяжести, преобладающих синдромов в клиническом течении, наличии осложнений. Лечение проводится со строгим учетом периода заболевания, показателей гемодинамики, функционирования почек. Обязательно контролируются лабораторные данные: остаточный азот, мочевина, креатинин, электролиты, pH крови, показатели свертываемости крови, клинические анализы крови и мочи.
Основные направления лечебных мероприятий:
- Детоксикационная терапия;
- Восстановление ОЦК;
- Коррекция нарушений гемостаза, защита сосудистой стенки;
- Коррекция нарушений, связанных с острой почечной недостаточностью;
- Купирование болевого синдрома;
- Купирование тошноты и рвоты;
- Глюкокортикоиды в качестве противовоспалительной и гипосенсибилизирующей терапии;
- Антигистаминные препараты;
- Антибактериальная терапия.
Лечение больных тяжелыми формами ГЛПС с выраженной почечной недостаточностью и азотемией или ИТШ проводят в реанимации или отделении интенсивной терапии. Назначается комплекс противошоковых мероприятий, глюкокортикоидов, антибиотиков, методов экстракорпоральной детоксикации.
Больных выписывают из стационара после клинического выздоровления и нормализации лабораторных показателей, но не ранее 3—4-й недели от начала болезни при средней тяжести и тяжелых формах заболевания.
Практические рекомендации по лечению, препараты и дозы
Этиотропная (противовирусная) терапия, препараты и дозы
Обязательно назначение этих препаратов в первые 3-5 дней заболевания:
- Иммунобиологические средства:
- рекомбинантный ИФН-а2а и ИФН-а2Ь [Реаферон-ЕС-Липинт*, Реаферон-Липинт*, Реаферон-ЕС*, интерферон альфа-2Ь (Реальдирон*)];
- рекомбинантный ИФН-а2Ь в свечах [интерферон альфа-2Ь (Виферон*)];
- человеческий лейкоцитарный интерферон в свечах.
- Противовирусные химиопрепараты:
- рибавирин (Виразол*, Рибамидил*) перорально по 200 мг 5 р/сут 5 дней;
- индукторы эндогенного ИФН [тилорон (Амиксин*) по 125 мг 2 р/сут, 2 дня подряд и 125 мг однократно на 3-й день внутрь;
- 1-фенил-2,3диметил-4 йодпиразолон (Йодантипирин*) перорально по 200 мг (2 таблетки) 3 раза в день в первые 4 дня, затем по 100 мг 3 раза в сутки в последующие 5 дней].
При невозможности приема капсулированного рибавирина (неукротимая рвота, кома) с учетом противопоказаний рекомендуют в/в введение рибавирина с начальной нагрузочной дозой 33 мг/кг; через 6 ч – по 16 мг/кг через каждые 6 ч в течение 4 дней (всего 16 доз); через 8 ч после введения последней из этих доз – по 8 мг/кг каждые 8 ч в течение 3 дней (9 доз). Лечение рибавирином в данной дозе может быть продолжено в зависимости от состояния больного и мнения лечащего врача, но не должно превышать 7 дней. При возможности перорального приема рибавирина необходимо прекратить внутривенное введение рибавирина и перейти на капсулированные формы в соответствии со схемой лечения, приведенной выше.
Патогенетическая терапия, алгоритм, препараты и дозы
В начальном периоде
- Дезинтоксикационная терапия:
- 5–10% раствор декстрозы (Глюкозы*) с аскорбиновой кислотой,
- кокарбоксилазой по 400-600 мл,
- 0,9% раствор натрия хлорида с аминофиллином (Эуфиллином*);
- антиоксиданты (аскорбиновая кислота, альфа-токоферола ацетат*).
- Лечение ДВС-синдрома (фазы гиперкоагуляции).
Дезагреганты:
- пентоксифиллин (Трентал*, Пентилин*, Агапурин*),
- аминофиллин (Эуфиллин*),
- растворы гидроксиэтил крахмала (ГЭК);
Антикоагулянты:
- гепарин натрия (Гепарин*) 5-10 тыс. ед. в сутки -кратковременно, под контролем активированного частичного тромбопластинового времени (АЧТВ), времени свертывания крови (ВСК);
- ангиопротекторы: рутин*8, пармидин* (продектин*), этамзилат (Дицинон*);
- ингибиторы протеаз: апротинин (Контрикал*, Гордокс*, Трасилол 500 000*);
- свежезамороженная плазма.
- Лечение инфекционно-токсического шока (противопоказаны симпатомиметики!):
- [эпинефрин (Адреналин*),
- норэпинефрин (Норадреналин*), фенилэфрин (Мезатон*)], за исключением допамина;
- не показаны спазмолитики, декстран [ср. мол. масса 50 000-70 000] (Полиглюкин*); объем инфузий – до 40-50 мл/кг массы в сутки под контролем диуреза).
Восстановление объема циркулирующей крови (ОЦК):
- кристаллоиды [полиионные солевые растворы, 10% раствор декстрозы (Глюкозы*)]
- коллоиды [растворы ГЭК, СЗП,
- альбумин человека (Альбумин*)] в изоволюмическом режиме – 3:1;
Оптимизация гемодинамики:
- глюкокортикоиды в разовой дозе от 2-3 до 6 мг/кг массы, при отсутствии эффекта или при шоке III ст. – допамин (0,5% или 4% по 5 мл);
- коррекция КЩС (буферные солевые растворы, 4% раствор натрия гидрокарбоната, кокарбоксилаза);
- купирование ДВС-синдрома;
- кислородотерапия, ИВЛ;
- мочегонные препараты – только(!) после нормализации гемодинамики, петлевые диуретики – фуросемид (Лазикс*) (0,5-1 мг/кг), противопоказано введение маннитола;
- больным старше 50 лет необходимо назначение сердечных гликозидов (Строфантин К*, Коргликон* в/в).
В олигоанурическом периоде
- Коррекция уремической интоксикации
- в период олигурии не вводятся коллоидные растворы декстрана [декстран [ср. мол. масса 35 000-45 000] (Реополиглюкин*),
- декстран [ср. мол. масса 50 000-70 000] (Полиглюкин*),
- декстран [ср. мол. масса 30 000-50 000] + маннитол + натрия хлорид (Реоглюман*)],
- с осторожностью растворы ГЭК (при выраженной тромбоцитопении),
- глюкокортикоиды (кроме случаев коллапса, отека мозга и легких)
- промывание желудка и кишечника 2% содовым раствором (осторожно);
- внутривенные инфузии 10-20% декстрозы (Глюкозы*) с инсулином,
- 0,9% раствора натрия хлорида с аминофиллином (Эуфиллином*),
- аскорбиновой кислотой,
- кокарбоксилазой;
- при тяжелых формах – 10-20% раствора альбумина человека (Альбумина*);
- прием энтеросорбентов [энтеросорб*, лигнин гидролизный (Полифепан*), полиметилсилоксана полигидрат (Энтеросгель*)];
- для снижения белкового катаболизма – ингибиторы протеаз,
- парентеральное питание [Интралипид*, аминокислоты для парентерального питания (Нефрамин*3)].
- Борьба с гипергидратацией, ацидозом и электролитными нарушениями. Лечение олиго- (мочи менее 900-600 мл/сут) и олигоанурии (менее 350 мл/сут) должно исходить из главного принципа: «лучше недолить, чем перелить». Для этого необходимо:
- расчет вводимой жидкости, не превышающей 500-700 мл объема потерь (с мочой, рвотой и диареей);
- стимуляция диуреза фуросемидом (Лазиксом*) в режиме ударных доз (200300 мг одномоментно, в вену, струйно) после ощелачивания (4% натрия гидрокарбонат 100-200 мл) и введения белковых препаратов [альбумин человека (Альбумин*), СЗП]. Если при введении первой дозы получено не менее 100-200 мл мочи, через 6-12 ч возможно повторное введение фуросемида (Лазикса*) в той же дозе. Общая доза препарата не должна превышать 800-1000 мг. В период анурии (мочи менее 50 мл/сут) использование фуросемида нежелательно;
- коррекция ацидоза проводится назначением 4% натрия гидрокарбоната, объем введения (в мл) которого рассчитывается по формуле: 0,6 χ масса тела больного (кг) χ ВЕ (ммоль/л). При невозможности определения рН и ВЕ крови больным с олигоанурией допускается введение до 200-300 мл 4% натрия гидрокарбоната в сутки;
- коррекция гиперкалиемии – глюкозо-инсулиновая смесь, кальция глюконат 10% до 30-40 мл/сут, бескалиевая диета; избегать введения препаратов, содержащих ионы калия и магния.
- Коррекция ДВС-синдрома. В этот период продолжается ДВС, преобладает фаза гипокоагуляции и, нередко, манифестируется геморрагический синдром. Поэтому начатая в лихорадочный период коррекция ДВС проводится по тем же принципам.
- Симптоматическая терапия:
- анальгетики [метамизол натрия (Анальгин*, Баралгин М*),
- дицикловерин (Триган*),
- метамизол натрия + питофенон + фенпивериния бромид (Спазмалгон*, Спазган*) и др.];
- в случаях их неэффективности – трамадол, дроперидол, фентанил, тримеперидин (Промедол*);
- десенсибилизирующие средства [дифенгидрамин (Димедрол*), хлоропирамин(Супрастин*), прометазин (Пипольфен*) и др.];
- купирование упорной рвоты, икоты -промывания желудка, прокаин (Новокаин*) (перорально), метоклопрамид (Церукал*, Реглан*3, Перинорм*), атропин;
- антигипертензивные – аминофиллин (Эуфиллин*), бендазол (Дибазол*), папаверин, антагонисты кальция [верапамил, нифедипин (Коринфар*, Кордафен*)];
- противосудорожные – диазепам (Реланиум*, Седуксен*, Сибазон*), хлорпромазин (Аминазин*), дроперидол, натрия оксибутират.
- Антибактериальная терапия – при наличии инфекционных бактериальных осложнений (пневмония, абсцессы, сепсис и др.) проводится полусинтетическими пенициллинами и ЦС.
- При анурии (менее 50 мл мочи в сутки) использование фуросемида противопоказано.
- Гемодиализ. При неэффективности консервативных мероприятий показано проведение экстракорпоральной детоксикации (гемодиализа), необходимость в которой может возникнуть на 8-12-й день болезни.
Показания для гемодиализа
- клинические: анурия более 3-4 дней, начинающийся на фоне олигоанурии отек легких, токсическая энцефалопатия с явлениями начинающегося отека головного мозга и судорожным синдромом;
- лабораторные: гиперкалиемия (6,0 ммоль/л и более), мочевина 26-30 ммоль/л и выше, креатинин более 700-800 мкмоль/л, pH 7,25 и ниже, ВЕ 6 ммоль/л и выше.
Противопоказания к гемодиализу: ИТШ, массивные кровотечения, спонтанный разрыв почки, геморрагический инсульт, геморрагический инфаркт гипофиза.
В полиурическом периоде
- Лечение дегидратации, коррекция гипокалиемии, гипонатриемии, гипохлоремии:
- прием внутрь минеральных вод, отваров изюма и кураги, растворов декстроза + калия хлорид + натрия хлорид + натрия цитрат (Регидрон*) и декстроза + калия хлорид + натрия хлорид + натрия цитрат (Цитраглюкосолан*3), в количестве не менее суточного диуреза;
- при суточном диурезе более 5% массы тела – введение солевых растворов [калия хлорид + натрия ацетат + натрия хлорид (Ацесоль*), калия хлорид + натрия ацетат + натрия хлорид (Хлосоль*), лактосоль, квартасоль*, калия хлорид + кальция хлорид + магния хлорид + натрия ацетат + натрия хлорид (Квинтасоль*)];
- препараты калия – 4% раствор калия хлорида 20–60 мл/сут, калия и магния аспарагинат (Панангин*, Аспаркам*).
- Коррекция реологических свойств крови: дезагреганты.
- Для лечения воспалительных заболеваний органов мочевыводящей системы (восходящие пиелиты, пиелонефриты) назначают уросептики:
- производные оксихинолина – нитроксолин (5-НОК*, 5-Нитрокс*3);
- хинолоны – налидиксовая кислота (Невиграмон*, Неграм*3),
- оксолиновая кислота (Грамурин*3),
- пипемидовая кислота (Палин*);
- фторхинолоны – норфлоксацин (Нолицин*, Нормакс*), офлоксацин (Таривид*, Заноцин*), ципрофлоксацин (Ципролет*, Цифран*, Сифлокс*3);
- нитрофураны – нитрофурантоин (Фурадонин*), фуразидин (Фурагин*);
- антибиотики -полусинтетические пенициллины, хлорамфеникол (Левомицетин*), ЦС.
- Общеукрепляющая терапия – витамины, инозин (Рибоксин*), трифосаденин (Натрия аденозинтрифосфат*), кокарбоксилаза.
- В случае развития ИТШ (чаще всего на 4-6-й день болезни) необходима интенсивная противошоковая терапия в условиях ОРИТ, которая включает введение:
- коллоидных [декстран [ср. мол. масса 35 000-45 000] (Реополиглюкин*),
- альбумин человека (Альбумин*), свежезамороженная плазма],
- кристаллоидных растворов [натрия ацетат + натрия хлорид (Дисоль*), калия хлорид + натрия ацетат + натрияхлорид (Ацесоль*)] в соотношении 2:1,
- глюкокортикоиды (в расчете на преднизолон при ИТШ I стадии – 3-5 мг/кг/сут, II стадии – 5-10 мг/кг/сут, III стадии – 10-20 мг/кг/ сут.
- При отсутствии вазопрессорного эффекта от глюкокортикоидов показано введение допамина.
Диспансерное наблюдение
Определение трудоспособности: первые 2–3 недели, независимо от тяжести перенесенного ГЛПС, больной остается нетрудоспособным, открывается больничный лист сроком 10–14 дней. Перед выпиской на работу проводятся все необходимые исследования и врачебная консультация. Далее переболевшие подлежат диспансерному наблюдению в течение первого года с ежеквартальным контролем общего анализа мочи и анализа по Зимницкому, контроль АД, осмотр нефролога, окулиста (осмотр глазного дна).
Прогноз
Летальность при ГЛПС на Дальнем Востоке достигает в последние годы 6—8 %, в европейской части России — 1—3,5 %, но может доходить до 10%.
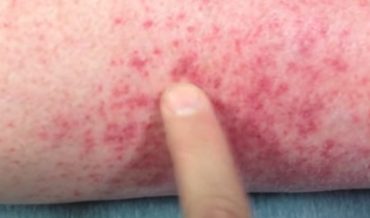
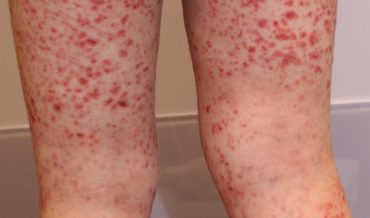
Летальный исход может наступить в результате присоединившихся осложнений геморрагической лихорадки:
- Инфекционно-токсический шок;
- Кровоизлияния в жизненно-важные органы и кровотечения;
- Развитие ДВС-синдрома и тромботических осложнений;
- Тяжелая почечная недостаточность (азотемическая уремия);
- Разрывы почек;
- Отек головного мозга;
- Отек легких.
Факторы риска неблагополучного исхода ГЛПС
- Поздняя госпитализация, более 7 суток с момента заболевания;
- Тяжелые фоновые и сопутствующие заболевания;
- Пожилой возраст больного;
- Тяжелое течение болезни с преобладанием явлений геморрагического синдрома;
- Не поддающиеся коррекции нарушения гемодинамики: стойкая артериальная гипертензия или артериальная гипотония;
- Брадикардия с ЧСС менее 40 в минуту;
- Стойкая высокая гипертермия выше 40 C, продолжительная лихорадка свыше 7 сут;
- Тяжелая степень почечного синдрома с первых дней заболевания со снижением удельного веса мочи до 1001–1002, протеинурия, гематурия, цилиндрурия, гиперазотемия с показателями мочевины выше 30–40 ммоль/л и креатинина выше 600–800 мкмоль/л;
- Выраженный абдоминальный синдром с первых дней заболевания: тошнота, рвота, перитонеальные явления, боли в животе;
- Угроза ДВС синдрома с начального периода заболевания со снижением тромбоцитов ниже 150000х10.9/л.
Профилактика
Имеет неспецифический характер, состоит в уничтожении грызунов-переносчиков инфекции и информировании населения, находящегося в группе риска по заражению.
Литература
Инфекционные болезни: национальное руководство под ред. Н. Д. Ющука, Ю. Я. Венгерова. – 3-е изд., перераб. и доп. – Москва: ГЭОТАР-Медиа, 2021.
Вирусные болезни человека / Ю. В. Лобзин, Е. С. Белозеров, Т. В. Беляева, В. М. Волжанин. – Санкт-Петербург: СпецЛит, 2015.
Геморрагическая лихорадка с почечным синдромом. Учебное пособие для ординаторов и интернов / В. Х. Фазылов, И. Э. Кравченко, Ф. А. Бабушкина – Казань; КГМУ, 2008.
Инфекционные болезни: учебник для студентов медицинских вузов Е. П. Шувалова, Е. С. Белозеров, Т. В. Беляева, Е. И. Змушко. – 7-е изд., испр. И доп. – Санкт-Петербург: СпецЛит, 2015.