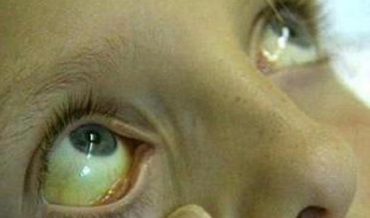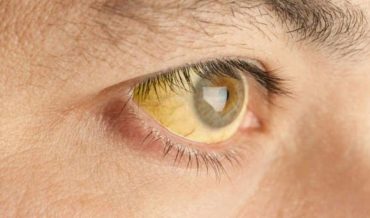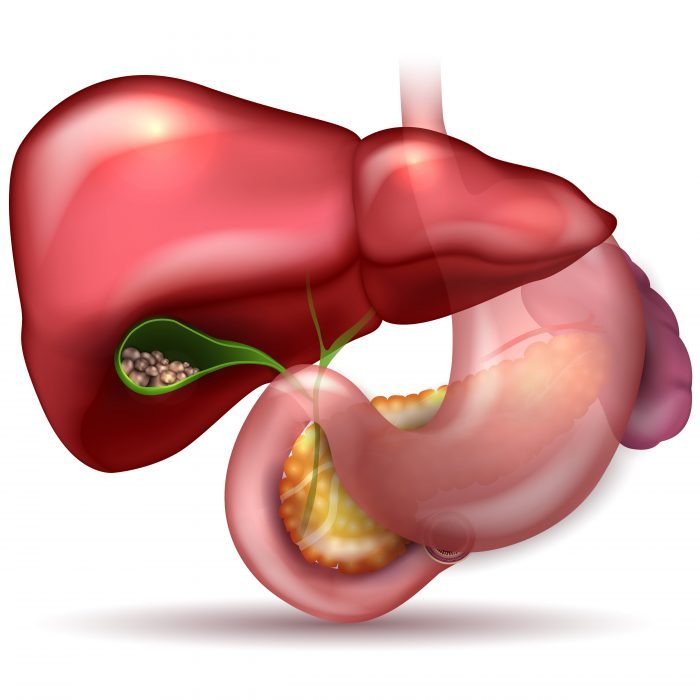
Механическая желтуха (подпеченочная, обтурационная) развивается в результате частичной или полной непроходимости желчевыводящих путей и нарушения пассажа желчи в кишечник.
Синдром механической желтухи может возникать как проявление разных заболеваний гепатопанкреатодуоденальной зоны, наиболее часто из которых встречаются следующие:
- ЖКБ с наличием конкрементов в желчевыводящих путях – холедохолитиаз, холелитиаз;
- Рубцовые стриктуры желчных протоков;
- Стеноз большого дуоденального сосочка;
- Опухоли желчевыводящих путей, поджелудочной железы, двенадцатиперстной кишки;
- Кисты желчных протоков и другие;
Механическая желтуха при желчнокаменной болезни
При желчнокаменной болезни появлению желтухи предшествуют характерные приступообразные боли по типу печеночной колики, иногда желтуха появляется на фоне острого холецистита. Основной причиной механической желтухи при ЖКБ является холедохолитиаз.
По данным литературы холедохолитиаз наблюдается у 18-20% больных с камнями желчных путей. Механическая желтуха при холедохолитиазе возникает через 12-24 часа после болевого приступа и имеет четкую с ним связь.
Причины возникновения холедохолитиаза
- Миграция камней из желчного пузыря в общий желчный проток, условием которой является мелкий размер конкрементов и широкий просвет пузырного протока.
- Образование камней во внепеченочных желчных протоках вследствие нарушения пассажа желчи (например, при стенозировании большого сосочка двенадцатиперстной кишки).
- Образование конкрементов в желчных протоках после операций на желчных путях. Частые причины:
- Наличие лигатур из нерассасывающегося материала;
- Делительно стоящие наружные дренажи желчных протоков;
- Стенты;
- Посттравматические стриктуры внепеченочные желчных протоков и др.
В 6-10% случаев холедохолитиаз не имеет симптомов при условии небольшого размера конкрементов, не приводящих к нарушению оттока желчи.
Клиническая картина
Клинические симптомы при холедохолитиазе в большинстве случаев достаточно ярко выражены, что позволяет предположить верный диагноз с высокой степенью вероятности. Симптомокомплекс складывается из следующих симптомов:
- Боли в животе. Боли локализуются как правило, в эпигастрии или правом подреберье. В типичных случаях боль носит схваткообразный характер и отличается высокой интенсивностью, при наличии реакции поджелудочной железы, они могут иметь опоясывающий характер. Болевые приступы сопровождаются рефлекторной рвотой, не приносящей облегчения, симптомы раздражения брюшины отсутствуют, желчный пузырь как правило не пальпируется.
- Желтуха. Если защемление камня устраняется достаточно быстро, желтушное окрашивание кожи и склер не успевает проявиться. Если обтурация желчных протоков не устраняется в течение суток от начала заболевания, боли в животе могут уменьшиться или купироваться полностью, и появиться желтушное окрашивание склер и кожных покровов. Моча приобретает коричневый цвет, кал обесцвечивается. Полная или почти полная обтурация просвета общего желчного протока приводит к стремительному нарастанию механической желтухи.
- Ремиттирующий характер желтухи. В случаях, когда блокада общего желчного протока неполная, либо возникает «вентильный» механизм нарушения оттока желчи (маятникообразные перемещения камня, приводящие к временной желчной гипертензии), механическая желтуха носит ремиттирующий характер.
- Нарушения гомеостаза. Длительно существующая механическая желтуха приводит к нарушению гомеостаза, в том числе к нарушениям свертываемости крови.
- Холангит. При длительной механической желтухе, обусловленной холедохолитиазом, к вышеуказанным явлениям может присоединиться холангит с соответствующими изменениями клинической картины.
- Зуд кожи.
- Явления интоксикации, нарушения пищеварения (проявляются анорексией, неустойчивым стулом).
Диагностика
УЗИ: является основным методом диагностики, позволяющим выявить наличие конкрементов в общем желчном протоке, явлений желчной гипертензии, определить характер желтухи и уровень обтурации желчевыводящих путей.
Лабораторная диагностика: определяется повышение АлТ, аспартатаминотрансферазы, ЩФ. Повышение билирубина за счет прямой фракции. При длительно существующей механической желтухе могут быть увеличены прямая и непрямая фракция билирубина по причине развивающегося цитолиза гепатоцитов.
ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография): основной метод верификации холедохолитиаза. ЭРХПГ может также одновременно являться лечебной манипуляцией: выполнение эндоскопической папиллосфинктеротомии вместе с обследованием позволяет устранить холедохолитиаз.
Стеноз большого дуоденального сосочка
Стеноз БСДПК — это частичное или полное сужение узкого канала большого дуоденального сосочка, приводящие к билиарной гипертензии и нарушению оттока желчи в двенадцатиперстную кишку.
Синонимы стеноза БСДПК:
- Папиллостеноз;
- Стеноз фатерова соска;
- Стриктура БСДПК;
- Склероз сфинктера Одди.
- Некоторыми авторами стеноз БСДПК относятся к одной из форм дисфункции сфинктера Одди.
Стеноз большого дуоденального сосочка это, как правило, вторичный патологический процесс, который может иметь как доброкачественную, так и злокачественную этиологию. Считается, что у больных с заболеваниями желчных путей, частота стеноза БСДПК может составлять до 35%. Чаще страдают женщины в возрасте от 40 до 60 лет.
Причины
- ЖКБ;
- Хронический холецистит;
- Холангит;
- Панкреатит;
- Дивертикулы парапапиллярной зоны;
- Опухоли БСДПК;
- Инструментальные повреждения;
- Нарушения функции сфинктера Одди.
Клиническая картина
Нарушение проходимости БСДПК не имеет специфической клинической картины и во многом определяется основным заболеванием, явившимся причиной стеноза. Начало заболевания может протекать бессимптомно, с постепенным нарастанием болей и явлениями механической желтухи. Если причиной болевого синдрома помимо желчной гипертензии является рефлюкс желчи в панкреатический проток, в таких случаях боли носят более выраженный приступообразный характер. Боли при стенозе большого дуоденального сосочка локализуются в правом подреберье.
Диагностика направлена на подтверждение механического характера желтухи и на определения уровня препятствия току желчи.
Рубцовые стриктуры желчных протоков
Причины возникновения
Образование рубцовых стриктур желчных протоков может происходить в результате следующих причин:
- Травматическое повреждение во время оперативных вмешательств и диагностических манипуляций. Стриктуры при повреждениях желчных протоков развиваются в 20-30% случаев;
- Повреждение стенок с развитием воспаления под воздействием конкрементов;
- Длительное стояние дренажа;
- Рубцовое повреждение протоков при язвенной болезни двенадцатиперстной кишки;
- Инфекционно-воспалительные процессы в гепатодуоденальной зоне и желчных протоках (холангит, склерозирующий холангит, ретроперитонеальный фиброз, саркоидоз и др.);
- Лучевая терапия в гепатодуоденальной зоне;
- Стриктуры желчных протоков при трансплантации печени.
Клиническая картина
Основными клиническими проявлениями рубцового стеноза и непроходимости желчных протоков являются механическая желтуха и рецидивирующий холангит. В зависимости от ситуации, приведшей к рубцовой стриктуре, у больных может отмечаться формирование желчного свища, острого гнойного холангита с развитием милиарных абсцессов печени, внутрипеченочных, подпеченочных, поддиафрагмальных абсцессов. При длительно существующем стенозе формируется вторичный билиарный цирроз печени, который проявляется желтухой, портальной гипертензией (спленомегалия, варикозное расширение вен пищевода).
Диагностика
Лабораторные признаки механической желтухе при стриктурах желчных протоков не отличается от механических желтух другого генеза.
Инструментальная диагностика направлена на выявление стриктур, выяснение причин образования, определение типа стриктуры (локализация, протяженность), наличие осложнений и сопутствующих заболеваний.
Инструментальные методы обследования включают: УЗИ, фистулография (при наличии желчного свища), ЭГДС, ЭРПХГ, ЧЧХГ, МРТ.
Лечение рубцовых стриктур хирургическое.
Опухоли гепатопанкреатодуоденальной зоны
Наряду с конкрементами и стриктурами желчных путей, злокачественные и доброкачественные новообразования относятся к одной из частых причин возникновения механической желтухи. С развитием механической желтухи протекают опухоли:
- Общего печеночного протока;
- Общего желчного протока;
- Большого дуоденального сосочка;
- Головки поджелудочной железы;
- Двенадцатиперстной кишки.
Клиническая картина и диагностика
Поводом для обследования больного становятся клинические проявления заболевания, основными из которых являются желтуха и потеря массы тела. Значительную потерю массы тела при новообразованиях данной локализации связывают с выключением из процесса пищеварения ферментов поджелудочной железы и желчи.
Механическая желтуха при опухолях гепатодуоденальной зоны развивается в 50-95% наблюдений по данным разных авторов. В целом остальные признаки заболевания не являются специфичными: проявлениям желтухи может предшествовать небольшой дискомфорт, умеренные боли в животе, общая слабость, зуд кожи. При осмотре помимо желтухи можно обнаружить увеличение печени (около 20% случаев), увеличение желчного пузыря. При биохимическом анализе крови обнаруживаются все признаки холестаза.
Для обнаружения опухоли, диагностики ее распространенности и наличия метастазов, решения вопроса о выборе методов лечения, используются инструментальные методы обследования:
- Эзофагогастродуоденоскопия с биопсией;
- УЗИ;
- КТ (компьютерная томография);
- МСКТ (мультиспиральная компьютерная томография);
- МРТ (магнитно-резонансная томография);
- МРХГ (магнитно-резонансная холангиография);
- ЭРХПГ (эндоскопическая ретроградная холаниопанкреатикография);
- ЧЧХГ (чрескожная чреспеченочная холангиография) и ЧЧХС (чрескожная чреспеченочная холангиостомия);
- Лапароскопия и лапароскопическое УЗИ;
- Радиоиммунологические методы диагностики.
Кисты желчных протоков
Синонимы:
- Первичное кистозное расширение общего жёлчного протока;
- Идиопатическое расширение общего желчного протока;
- Киста общего желчного протока;
- Дивертикулы желчных протоков;
- Холедохиальные кисты;
- Кистозное расширение внепеченочные желчных протоков, характеризующееся их неравномерным расширением.
Кистозное расширение внепеченочные желчных протоков относится к одним из редко встречаемых врождённых заболеваний билиарного тракта, встречаемость составляет приблизительно 1 случай на 2 млн населения.
Кистозные расширения билиарного тракта по форме и локализации разделяют на несколько типов:
- Веретенообразное расширение;
- Дивертикулообразное расширение;
- Расширение дистальной части общего желчного протока;
- А. 1 тип с расширением внутрипеченочных протоков; Б. Сочетание 1 и 3 типа.
Клиническая картина
Клиническая картина кистозного расширения внутрипеченочных желчных протоков характеризуется симптоматической триадой:
- Боль
- Перемежающаяся желтуха
- Опухолевидное эластическое образование в правом подреберье
Выраженность симптомов триады зависит от типа кистозного расширения и его локализации.
Боли имеют постоянный, тянущий, тупой характер, часто сопровождаются рвотой, симптомы раздражения брюшины отсутствуют.
Желтуха наблюдаются у 95% больных, страдающих врождённым кистозным расширением желчных путей, имеет смешанный характер, протекает с лихорадкой вследствие холангита.
Поликистоз печени
Поликистоз печени, (синонимы: идиопатическая кистозное расширение внутрипеченочных протоков, болезнь Кароли) – врожденное наследственное заболевание, характеризуется необструктивным кистозным расширением внутрипеченочных протоков. Наследуется по аутосомно-рецессивному типу. Чаще встречается у женщин. Как правило, первые клинические проявления поликистоза печени наблюдаются в 2-16 лет. Этиология заболевания неизвестна.
Клиническая картина
Выраженность клинических проявлений зависит от объёма и степени поражения внутрипеченочных желчных протоков. Симптоматика заболевания сходна с клинической картиной кист внепеченочных желчных протоков. Идиопатический поликистоз печени проявляется смешанной желтухой, которая выявляется по результатам биохимического исследования крови. Первичные проявление соответствуют клинической картине механической желтухи и абсцедирующего холангита, – у больных отмечают гектическую лихорадку с ознобами, имеются признаки печёночной недостаточности с повышением АлТ, АсТ, ЩФ. Печень увеличена в размерах, плотная, болезненная при пальпации.
Первичный склерозирующий холангит
Синонимы:
- Идиопатический облитерирующий холангит;
- Аутоиммунный холангит.
Редко встречающаяся поражение билиарного тракта, я относящиеся к группе аутоиммунных болезней печени, проявляется прогрессирующим фиброзом внутри- и внепеченочных желчных протоков, их неравномерным сужением и последующем исходом в билиарный цирроз печени.
Заболевание неизвестной этиологии, в основе развития которого лежат аутоиммунные, генетические и инфекционные факторы.
Клиническая картина
Начало заболевания бессимптомное, с длительным субклиническом периодом, клиническая картина разворачивается постепенно, в течение нескольких месяцев.
В развитии заболевания выделяют три периода:
- Ранний, без специфических проявлений;
- Период внепеченочных осложнений: неспецифический язвенный колит, железодефицитная анемия, гнойные заболевания;
- Период осложнений, связанных с развитием цирроза печени.
Заболевание начинает проявляться с неспецифических симптомов: снижения массы тела, повышенной утомляемости, диареей без патологических примесей.
При прогрессировании заболевания появляется кожный зуд, субфебрильная лихорадка неясной этиологии иктеричность склер, развивается умеренно выраженная желтушность кожных покровов.
Желтуха может носить транзиторный характер и сопровождаться выраженным болевым синдромом. Часто можно наблюдать печёночные ладони, звёздочки, пальцы «барабанные палочки», гиперпигментацию кожных покровов. Постепенно формируется цирроз. Печень увеличена, край закруглен, плотный. Цирроз приводит к быстро нарастающей портальной гипертензии, спленомегалии, варикозному расширению вен пищевода, эпизодам желудочно-кишечных кровотечений, приводящих к анемии.
Атрезия желчных протоков
Атрезия желчных протоков – врождённое заболевание, характеризующееся полным или частичным отсутствием желчных протоков или их просвета. Это редко встречающееся заболевание, по данным литературы, фиксируется один случай на 20-40 тыс. новорожденных, чаще страдает мальчики. Непосредственная причина развития атрезии желчных протоков неизвестна. Выделяют разные формы атрезий в зависимости от уровня и распространенности поражений билиарного тракта.
Клиническая картина
Атрезия желчных протоков проявляется непосредственно после рождения. Выраженность симптомов зависит от степени поражения билиарного тракта. Первые два месяца ребёнок нормально прибавляет в массе, нарушений аппетита не наблюдается. Завершенность клинической картины заболевания обычно наступает к шестому месяцу жизни.
Наиболее характерным признаком заболевания является яркая быстро нарастающая желтуха, приобретающая в первый месяц жизни шафрановый цвет. Желтуха появляется как правило, в первую неделю жизни новорожденного. Нарушение эвакуации желчи в кишечник приводит к обесцвечиванию кала, моча принимает интенсивный темный пивной цвет. Меконий не обесцвечен. В первые 2-3 недели жизни ребенка развивается портальная гипертензия, спленомегалия, геморрагический синдром с высыпаниями на коже и желудочно-кишечными кровотечениями.
Увеличение печени наблюдается сразу после рождения. Сначала она имеет эластическую консистенцию, но уже к первому месяцу жизни печень становится плотной, край пальпируется на 3 см ниже реберной дуги, ко второму месяцу жизни край опускается на 5-8 см.
Интенсивно развивается билиарный цирроз печени, появляется асцит, с 4-5 месяцев – отмечаются явления печеночной недостаточности.
Паразитарная инвазия
Паразитарные инвазии, вызывающие поражение печени, желчевыводящих путей, поджелудочной железы, также могут протекать с явлениями механической желтухи.
К гельминтозам, поражающим органы гепатопанкреатодуоденальной зоны, относятся:
- Альвеококкоз;
- Эхинококкоз;
- Описторхоз;
- Клонорхоз;
- Аскаридоз;
- Шистосомоз.
Некоторые из этих гельминтозов (описторхоз, клонорхоз), вызывают воспалительные изменения с последующим склерозированием и образованием стриктур по ходу билиарного тракта, в том числе вызывая продленные стриктуры общего желчного протока и ампулы БДС. Помимо стриктур, препятствие току желчи могут создавать тела погибших паразитов, скопления слизи, тканевые детриты.
При эхинококкозах и альвеококкозах, зародыши паразитов попадая в желчные пути образуют кисты, разрыв которых вызывает перекрытие просвета желчных протоков обрывками хитиновой оболочки (эхинококкоз), либо прорастанием кисты в желчные протоки (альвеококкоз). Клинически это проявляется в виде болевого приступа с локализацией боли в правом подреберье, тошнотой, рвотой, повышением температуры.
Лабораторные данные при механических желтухах паразитарного происхождения, мало отличаются от механических желтух другого генеза. Характерны высокие цифры прямой и непрямой фракции билирубина сыворотки крови, уробилин в моче, признаки печеночной недостаточности – нарушения белкового обмена, высокие показатели трансаминаз. Как показатель аллергизации отмечается высокая эозинофилия в анализах периферической крови: до 20-40%, в некоторых случаях – до 90%, лейкоцитоз и повышение СОЭ – могут быть умеренные.
Литература
Под редакцией Гальперина Э. И., Ветшева П. С. Руководство по хирургии желчных путей. 2-е изд. – М.: Издательский дом Видар-М, 2009
Подымова С. Д. Болезни печени. Руководство для врачей. – 4-е изд., – М.: ОАО «Издательство «Медицина», 2005.
Гончарик Т. А. Дифференциальная диагностика желтух: учебно-методическое пособие. – Минск: БГМУ. 2009.