Омская геморрагическая лихорадка (ОГЛ) – острая вирусная зоонозная природно-очаговая болезнь с преимущественно трансмиссивным механизмом передачи возбудителя,
характеризующаяся волнообразной лихорадкой, общей интоксикацией, развитием геморрагического синдрома, поражением ЦНС, легких, почек и относительно доброкачественным течением.
МКБ-10
Клиническая картина ОГЛ
Инкубационный период составляет 2–10 сут (в среднем 5–7 сут).
Клиническая классификация
В зависимости от наличия и выраженности основных симптомов выделяют:
- типичные формы заболевания (геморрагические);
- атипичные формы заболевания (без геморрагических проявлений).
По степени тяжести заболевания выделяют:
- легкое течение;
- среднетяжелое течение;
- тяжелое течение.
По характеру клинических проявлений выделяют:
- острое течение (без рецидива);
- острое рецидивирующее течение (с повторной температурной волной).
Основные симптомы и динамика их развития
Начало заболевания острое, внезапное, без продромальных явлений, с высокой лихорадкой, потрясающим ознобом, резкой головной болью, головокружением, выраженной слабостью, мышечными болями в конечностях и спине, тошнотой и носовыми кровотечениями. Температура тела с 1-х суток заболевания достигает высоких значений (39–40°С), держится в течение 3–4 сут, а затем на 7-15-е сутки заболевания литически снижается.
Почти у 50% больных в период реконвалесценции (на 2-3-й неделе течения заболевания) выявляют повторную волну лихорадки, во время которой возобновляются симптомы интоксикации с ухудшением состояния.
Вторая волна заболевания продолжается 4–14 сут, но протекает легче. На фоне лихорадки появляется общая разбитость, больные вялые, заторможенные, лежат неподвижно с откинутой назад головой, неохотно отвечают на вопросы. Возникает одутловатость и гиперемия лица, шеи; инъекция сосудов склер и конъюнктив; яркая окраска мягкого и твердого нёба («пылающий зев»), десен с развитием на них мелких и крупных кровоизлияний.
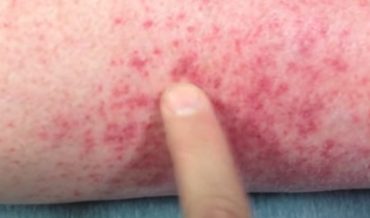
С 3-4-х суток течения заболевания развиваются геморрагические симптомы, наиболее ранний из которых – появление геморрагической сыпи на передней и боковых поверхностях груди, разгибательных поверхностях рук и ног; положительные симптомы жгута и щипка. Возможны носовые, легочные, желудочно-кишечные и маточные кровотечения, чаще необильные, но повторяющиеся на протяжении заболевания несколько раз.
В период обострения иногда выявляют общемозговые и менингеальные симптомы, преходящие очаговые симптомы. На высоте клинических проявлений возможно развитие менингоэнцефалита.
С частотой до 30%, выявляют поражения органов дыхания в форме бронхита и мелкоочаговой пневмонии, что представляет характерную особенность клинической картины ОГЛ (в отличие от других ГЛ).
Диурез снижен, но развития почечной недостаточности не выявляют. У некоторых больных выявляется преходящая протеинурия.
Вовлечение органов пищеварительной системы выражается тошнотой, рвотой, горечью и сухостью во рту, гепатомегалией, болями в эпигастрии.
Характерны обратимые изменения сердечно-сосудистой системы в виде брадикардии, расширения границ сердца влево, глухости сердечных тонов и артериальной гипотензии.
Течение периода реконвалесценции зависит от наличия повторной лихорадочной волны и осложнений.
В клиническом анализе крови определяется лейкопения с нейтрофильным сдвигом в лейкоцитарной формуле влево, тромбоцитопению, отсутствие эозинофилов.
Осложнения
Осложнения возникают редко. К ним относят:
- Отит или паротит (нередко гнойного характера);
- Пиелит;
- Поздние очаговые пневмонии.
Диагностика
Клиническая диагностика
- Жалобы. Больной предъявляет жалобы на высокую лихорадку, озноб, резкую головную боль, головокружение, выраженная слабость, мышечные боли в конечностях и спине, тошнота, носовые кровотечения.
- Анамнез: повторное повышение температуры тела в период реконвалесценции.
- Эпидемиологический анамнез:
- пребывание в эндемичных для ОГЛ районах,
- укус клеща, особенности профессиональной деятельности,
- сезонность – май-июнь, сентябрь-октябрь.
- Клинические признаки:
- острое начало с резким подъемом температуры тела, миалгией;
- часто возникают бронхит и пневмония;
- развитие геморрагического (петехиальная сыпь, кровоизлияния в склеру, кровохарканье; носовые, желудочно-кишечные, легочные и маточные кровотечения) синдрома;
- менингеального синдрома;
- отсутствие выраженных проявлений почечной недостаточности.
Специфическая и неспецифическая лабораторная диагностика
Неспецифическая лабораторная диагностика
- Клинический анализ крови. Выявляют повышение содержания гемоглобина и числа эритроцитов, лимфопению, умеренный нейтрофилез со сдвигом влево, тромбоцитопению, уменьшение СОЭ до 3–7 мм/ч.
- Общий анализ мочи. Характерны: протеинурия, микрогематурия, цилиндрурия, наличие в осадке мочи уже со 2-х суток течения заболевания зернистых клеток почечного эпителия и эпителия МВП (до 20–30 в поле зрения).
Специфическая лабораторная диагностика
Метод флюоресцирующих антител (в парных сыворотках), РСК, РН, РПГА, ПЦР.
Инструментальные методы
Рентгенография. При рентгенографии органов грудной клетки выявляют картину интерстициальной пневмонии.
ЭКГ. На ЭКГ выявляют обратимые диффузные изменения миокарда в виде деформации и расширения комплекса QRS, а также изменения вольтажа зубцов Р и Т. Проводят УЗИ почек.
Дифференциальная диагностика
ОГЛ дифференцируют от других ГЛ, клещевого энцефалита, лептоспироза.
Таблица: Дифференциальная диагностика омской геморрагической лихорадки от ГЛПС, клещевого энцефалита и лептоспироза ( Н. Д. Ющук, Ю. Я. Венгеров, 2021.)
| Нозоформы | Общие симптомы | Различия |
| ГЛПС | Острое начало, лихорадка, геморрагический синдром | В анамнезе: выезд в эндемичные для ГЛПС районы, появление повторной рвоты, болей в пояснице, гипертензии, снижении остроты зрения, протеинурия, азотемия, олигурия, развитие ОПН, нарастание титра специфических антител в парных сыворотках в 4 и более раз РНИФ, цикличность течения. |
| Клещевой энцефалит | Сезонность, укус клеща в анамнезе, острое начало, двухволновой характер лихорадки, поражение ЦНС | При клещевом энцефалите – отсутствие геморрагического синдрома, поражение легких, протеинурия |
| Лептоспироз | Острое начало, лихорадка, миалгия, поражение ЦНС, протеинурия | При лептоспирозе – длительная лихорадка, желтуха, с первого дня высокий лейкоцитоз, анемия, обнаружение лептоспир в мазках крови, мочи, СМЖ |
Лечение омской геморрагической лихорадки
Режим и диета
Необходимо соблюдение постельного режима. Рекомендовано щадящее питание – дробное, в теплом виде, с переходом на общий стол (№ 15) в период реконвалесценции.
Медикаментозное лечение
Включает патогенетическое и симптоматическое лечение.
Этиотропное лечение
Не разработано.
Патогенетическое лечение
- Дезинтоксикационная терапия:
- внутривенное введение 5–10% растворов декстрозы (Глюкоза*), изотонического раствора натрия хлорида с аскорбиновой кислотой и кокарбоксилазой,
- энтеросорбенты (лигнин гидролизный, повидон).
- Профилактика ДВС-синдрома:
- дезагреганты – пентоксифиллин, ксантинола никотинат, дипиридамол,
- ангиопротекторы – кальция глюконат, этамзилат, руто-ид,
- свежезамороженная плазма,
- ингибиторы протеаз – апротинин;
- антиоксиданты (витамин Е, Убихинон композитум*).
- При осложнениях бактериальной этиологии назначают антибиотики: пенициллины, ЦС, хлорамфеникол, фторхинолоны.
Прогноз
У большинства больных ОГЛ заканчивается полным выздоровлением. В неосложненных случаях прогноз благоприятный.
Летальность и причины смерти
При тяжелом течении смерть может наступить в ранние сроки в результате интоксикации или кровотечения и на 30-45-е сутки течения заболевания от септических осложнений. Летальность 0,5–3%, в среднем 1%.
В сравнении с ГЛПС и КГЛ прогноз при ОГЛ достаточно благоприятный и зависит от соблюдения принципов госпитализации, ухода за больными, проведения своевременного и комплексного медикаментозного лечения, профилактики развития осложнений.
Примерные сроки нетрудоспособности
Выписку больных проводят при удовлетворительном состоянии пациента и нормализации лабораторных показателей (клинических анализов крови и мочи).
Сроки нетрудоспособности определяют индивидуально. Срок освобождения от работы после выписки составляет:
- при легкой форме заболевания – 7–10 сут,
- среднетяжелой – 10–14 сут,
- тяжелой – 15–30 сут.
Диспансерное наблюдение
Диспансеризации подлежат все реконвалесценты ОГЛ. Срок наблюдения для переболевших легкой формой ОГЛ – 3 мес, среднетяжелой и тяжелой – 12 мес.
Наблюдение проводит инфекционист, а при его отсутствии -участковый терапевт.
Первое контрольное обследование осуществляют через 1 мес после выписки из стационара (исследуют мочу и кровь), последующие – через 3, 6, 9 и 12 мес.
Санаторно-курортное лечение
Рекомендуется полноценное питание с исключением раздражающей острой пищи, спиртных напитков; соблюдение физического режима (противопоказаны: тяжелая физическая работа, переохлаждение, посещение бани, сауны, занятия спортом в течение 6–12 мес). Назначают прием общеукрепляющих ЛС, поливитаминов.
Показаны санатории для лечения пациентов общего профиля.
Литература
Инфекционные болезни: национальное руководство под ред. Н. Д. Ющука, Ю. Я. Венгерова. – 3-е изд., перераб. и доп. – Москва: ГЭОТАР-Медиа, 2021.
Вирусные болезни человека / Ю. В. Лобзин, Е. С. Белозеров, Т. В. Беляева, В. М. Волжанин. – Санкт-Петербург: СпецЛит, 2019.
Инфекционные болезни: учебник для студентов медицинских вузов Е. П. Шувалова, Е. С. Белозеров, Т. В. Беляева, Е. И. Змушко. – 7-е изд., испр. И доп. – Санкт-Петербург: СпецЛит, 2019
Инфекционные болезни, справочник/ С. Г. Пак, Б. К. Данилкин, Е. В. Волчкова, М. Н. Алленов. – ООО «медицинское информационное агентство», 2008