Повышенный уровень АД и имеющиеся факторы риска взаимно усиливают влияние друг на друга, в связи с чем в современную классификацию введена стратификация больных в зависимости от степени риска.
Сокращения:
- АГ – артериальная гипертензия
- АД – артериальное давление
- АКС – ассоциированные клинические состояния
- АО – абдоминальное ожирение
- ГЛЖ – гипертрофия левого желудочка
- ИСАГ –
- САД – систолическое артериальное давление
- ДАД – диастолическое артериальное давление
- МС – метаболический синдром
- НТГ – нарушение толерантности к глюкозе
- СД – сахарный диабет
- СКФ – скорость клубочковой фильтрации
- ССЗ – сердечно-сосудистые заболевания
- ССР – сердечно-сосудистые риски
- ПОМ – поражение органов мишеней
- ФР – факторы риска
- ХБП – хроническая болезнь почек
- ЦВБ – цереброваскулярная болезнь
Оценка общего (суммарного) сердечно-сосудистого риска
Прогноз у больных АГ и решение о дальнейшей тактике зависят не только от уровня АД. Наличие сопутствующих факторов риска, вовлечение в процесс «органов-мишеней», а также наличие ассоциированных клинических состояний имеет не меньшее значение, чем степень АГ, в связи с чем в современную классификацию введена стратификация больных в зависимости от степени риска (стратификация – «деление» на группы). Повышенный уровень АД и имеющиеся факторы риска взаимно усиливают влияние друг на друга, что приводит к увеличению степени риска до уровня, превышающего сумму отдельных его компонентов.
Чтобы оценить суммарное влияние нескольких факторов абсолютного риска тяжелых сердечно-сосудистых поражений, экспертами ВОЗ предложена стратификация риска по четырем категориям:
- низкий,
- средний,
- высокий
- очень высокий риск развития сердечно-сосудистых осложнений АГ.
Критерии стратификации риска для больных АГ
Стратификация риска для больных АГ осуществляется по следующим критериям:
- Величина АД.
- Наличие или отсутствие сопутствующих факторов риска (ФР).
- Поражение органов-мишеней (ПОМ).
- Ассоциированные клинические состояния (АКС).
Факторы риска неблагоприятного прогноза при АГ
- Мужской пол.
- Возраст (мужчины 55 лет, женщины 65 лет).
- Курение. Литературные данные последних лет свидетельствуют о выраженном отрицательном влиянии курения на сосудистый тонус и функцию эндотелия. J. Deanfield и соавт. (1999) указывают на снижение эндотелийзависимой вазодилатации под влиянием активного и пассивного курения. Крупнейший специалист в области АГ N. Kaplan (2001) считает, что курение повышает АД путём выделения большого количества норадреналина из окончаний адренергических нервов под влиянием никотина.
- Дислипидемии (принимается во внимание каждый из представленных показателей липидного обмена):
- Общий холестерин >4,9 ммоль/л (190 мг/дл)
- Холестерин липопротеинов низкой плотности >3,0 ммоль/л (115 мг/дл)
- Холестерин липопротеинов высокой плотности у мужчин <1,0 ммоль/л (40 мг/дл), у женщин <1,2 ммоль/л (46 мг/дл)
- Глюкоза плазмы крови натощак 5,6–6,9 ммоль/л (101–125 мг/дл).
- Нарушение толерантности к глюкозе (НТГ). Это нарушение нормального гомеостаза глюкозы связано с повышением риска развития сахарного диабета (СД), но не сердечно-сосудистых заболеваний непосредственно. Риск развития СД у лиц с НТГ достаточно высокий: около 50% за 10–15 лет. Семейный анамнез ранних ССЗ (у мужчин <55 лет, у женщин <65 лет).
- Ожирение (ИМТ ≥30 кг/м2)
- Абдоминальное ожирение (АО) (окружность талии от ≥102 см для мужчин и ≥88 см для женщин) при отсутствии метаболического синдрома. Ожирение способствует установлению огромного количества кардиометаболичских факторов риска, таких как:
- ↑интерлейкина-6,
- ↑ФНО-α,
- ↑свободных жирных кислот,
- ↑инсулина,
- ↑лептина,
- ↑ингибитора тканевого активатора плазминогена-1,
- ↓адипонектина и многих других.
АО связано с повышенным риском ИБС; способствуя резистентности к инсулину, АО повышает ССР, увеличивает риск развития СД 2-го типа.
- Семейный анамнез ранних сердечно-сосудистых заболеваний (<55 лет у мужчин, <65 лет у женщин)
Сахарный диабет и метаболический синдром в прогнозе кардиологического риска
В свете концепции суммарного кардиометаболического риска, признанной в настоящее время, отдельного внимания заслуживают следующие два состояния, которые в значительной степени определяют прогноз у кардиологических больных:
-
Сахарный диабет
- Глюкоза плазмы натощак ≥7,0 ммоль/л (126 мг/дл) при двух измерениях подряд и/или
- HbA1c >7% (53 ммоль\л) и/или
- Глюкоза плазмы после нагрузки ≥11,1 ммоль/л (198 мг/дл).
По современным представлениям, наличие СД может быть приравнено и диагнозу ИБС – так сильно диабет определяет судьбу пациентов.
В исследовании MRFIT, охватившем 347 978 человек, наблюдаемых в течение 12 лет, было продемонстрировано, что при одинаковой выраженности каждого из так называемых «классических» факторов риска (АГ, ДЛП, курение) у больных СД риск ССЗ в 3-4 раза выше, чем у лиц без СД (Stambler и соавт., 1993).
-
Метаболический синдром (МС)*
- Основной критерий – АО (От 94 см для мужчин и 80 см для женщин)
- Дополнительные критерии: АД >140/90 мм рт.ст., ХС ЛНП > 3,0 ммоль/л или ХС ЛВП < 1,0 ммоль/л для мужчин и <1,2 ммоль/л для женщин или ТГ > 1,7 ммоль/л, гипергликемия натощак 6,1 ммоль/л, НТГ – глюкоза плазмы через 2 часа после приёма 75г глюкозы ≥ 7,8 и ≤ 1,1 ммоль/л.
* Сочетание основного и 2 из дополнительных критериев указывает на наличие МС
Метаболический синдром как фактор риска сердечно-сосудистых заболеваний
МС – сложный (составной), часто встречающийся фактор риска сердечно-сосудистых заболеваний (ССЗ), заслуживающий сейчас большого внимания клиницистов. Основная цель включения концепции МС – подчеркнуть потребность в более интенсивной “терапии образом жизни”; это попытка поставить на первое место изменение образа жизни, как средство профилактики ССЗ у больных с высоким риском.
В настоящее время представление о МС дополнено многими исследователями, выявившими наличие у пациентов с МС гиперурикемии, ГЛЖ, гиперфибриногенемии, склерокистоза яичников и т. д. По данным различных авторов, среди населения старше 30 лет распространённость МС составляет 10–30%. Это состояние чаще встречается у мужчин, у женщин его частота возрастает в период менопаузы. По словам ведущих мировых специалистов по изучению сахарного диабета, «метаболический синдром нуждается в гораздо большем изучении, прежде чем его определение, как «синдрома», действительно будет оправдано и соответствующим образом определена его практическая клиническая значимость».
Признаки субклинического поражения органов-мишеней
Гипертрофия левого желудочка
- Электрокардиографические признаки ГЛЖ: индекс Соколова-Лайона SV1+RV5-6>35 мм; Корнельский показатель (RAVL+SV3) ≥ 20 мм для женщин, (RAVL+SV3) ≥ 28 мм для мужчин; Корнельское произведение (RAVL+SV3) мм х QRS мс > 2440 мм х мс.
- Эхокардиографические признаки ГЛЖ [индекс ММЛЖ: >115 г/м2 у мужчин, >95 г/м2 у женщин (ППТ)]a*
- Величина пульсового АД (математическая разница между САД и ДАД) (у лиц пожилого и старческого возраста) ≥60 мм рт.ст. Показатель ПД особенно актуален для пожилых больных с ИСАГ и СД. ИСАГ встречается у 15–20% пожилых больных. По данным исследования PIUMA, при снижении пульсового давления менее 53 мм рт.ст. риск сердечно-сосудистой смертности уменьшался более чем в 6 раз.
Изменения сосудов
- Утолщение стенки сонных артерий (комплекс интима-медиа ≥ 0,9 мм) или бляшка в брахиоцефальных/почечных/подвздошно-бедренных артериях.
- Скорость пульсовой волны («каротидно-феморальной») >10 м/сек
- Лодыжечно-плечевой индекс систолического давления <0,9
Поражение почек
- ХБП 3 стадии с рСКФ 30–60 мл/мин/1,73 м2 (MDRD-формула) или низкий клиренс креатинина <60 мл/мин (формула Кокрофта-Гаулта) или рСКФ 30–60 мл/мин/1,73 м2 (формула CKD-EPI).
- Микроальбуминурия (30–300 мг/л) или отношение альбумина к креатинину (30–300 мг/г; 3,4–34 мг/ммоль) (предпочтительно в утренней порции мочи)
Ассоциированные клинические состояния
Цереброваскулярная болезнь
- ишемический инсульт,
- геморрагический инсульт,
- транзиторная ишемическая атака.
Заболевания сердца
- инфаркт миокарда,
- стенокардия,
- коронарная реваскуляризация методом ЧКВ или АКШ,
- хроническая сердечная недостаточность (2–3 стадии по Василенко-Стражеско).
Сосудистые заболевания
- Расслаивающаяся аневризма аорты.
- Значимое симптомное поражение периферических артерий.
Заболевания почек
- Диабетическая нефропатия
- ХБП 4 стадии с рСКФ <30 мл/мин/1,73 м2; протеинурия (>300 мг в сутки).
- ХБП 4 стадии с рСКФ <30 мл/мин/1,73 м2; протеинурия (>300 мг в сутки)
Гипертоническая ретинопатия
- Геморрагии или экссудаты
- Отек соска зрительного нерва
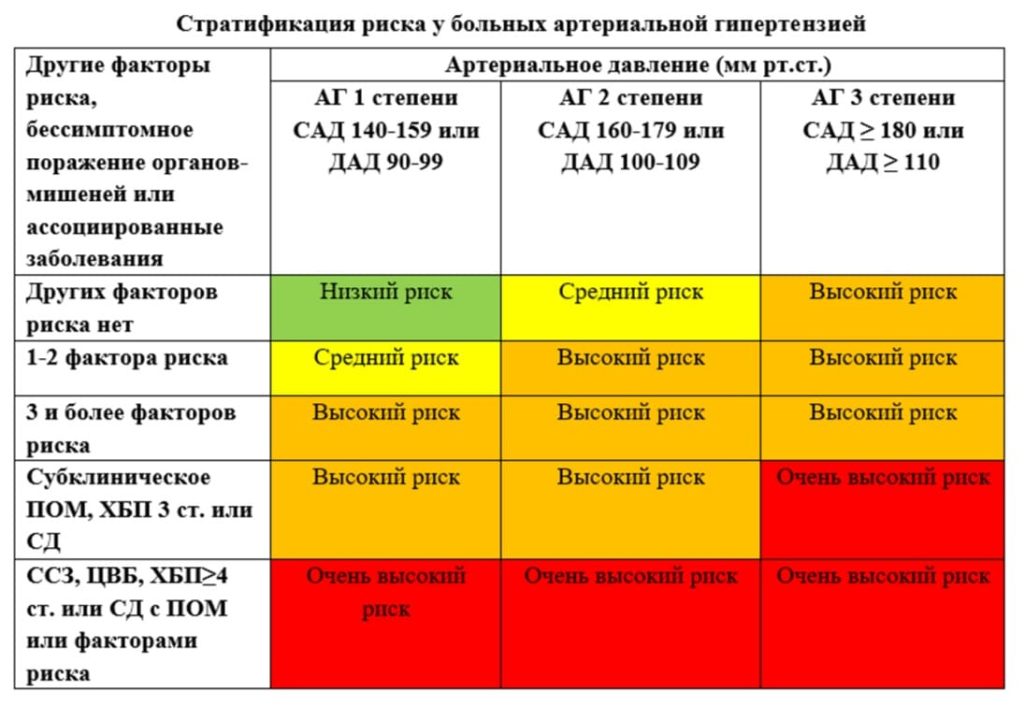
В зависимости от степени повышения АД, наличия ФР, ПОМ и АКС все больные ГБ могут быть отнесены к одной из четырёх групп риска:
- Низкого;
- Среднего;
- Высокого;
- Очень высокого риска (см. таблицу).
Термин «очень высокий риск» используется, чтобы подчеркнуть, что риск сердечно-сосудистых осложнений и смерти от них у пациентов с ГБ всегда больше, чем средний риск в популяции. Низкому риску соответствует вероятность развития ССО и смерти от них в течение ближайших 10 лет <15%, среднему риску – 15–20%, высокому – 20–30% и очень высокому риску >30%.
Характеристики групп риска
ВОЗ/МОГ рекомендуют для стратификации риска в равной мере учитывать степень повышения АД, факторы риска, поражение органов-мишеней и ассоциированные клинические состояния.
Группы низкого риска
По ВОЗ/МОГ эта группа включает мужчин до 55 лет и женщин до 65 лет с АГ степени I и предусматривает отсутствие факторов риска, поражения органов-мишеней и сопутствующих сердечно-сосудистых заболеваний. Риск развития сердечно-сосудистых осложнений
в ближайшие 10 лет в этой группе составляет менее 15%.
Группа среднего риска
Эта группа включает пациентов с широким диапазоном колебаний АД. Принципиальным признаком принадлежности
к этой группе является наличие факторов риска при отсутствии поражений органов-мишеней и/или сопутствующих заболеваний. Эта группа объединяет пациентов с незначительным повышением АД и многочисленными факторами риска и пациентов с выраженным повышением АД, но с небольшим количеством факторов риска. Риск развития сердечно-сосудистых осложнений в ближайшие 10 лет в этой группе составляет 15-20%.
Группа высокого риска
Критериями принадлежности к этой группе является наличие поражений органов-мишеней или сахарного диабета, или более трех факторов риска. К этой категории относятся пациенты, имеющие поражение органов-мишеней или сахарный диабет, или ассоциированные клинические состояния, независимо от стадии АГ и пациенты с нормальным повышенным АД, при условии наличия СД, сердечной или почечной недостаточности. Риск развития сердечно-сосудистых осложнений в ближайшие 10 лет составляет 20-30%.
Группа очень высокого риска
К ней относят пациентов с сердечно-сосудистыми заболеваниями независимо от степени повышения АД, а также пациентов со степенью III повышения АД, за исключением пациентов без факторов риска. Риск развития сердечно-сосудистых осложнений в ближайшие 10 лет в этой группе превышает 30%.
Преимущества системы стратификации сердечно-сосудистого риска при АГ
Данная система стратификации риска («Фремингемская модель») достаточно проста, удобна в использовании и имеет большое значение при выборе тактики лечения больных:
- стартовая терапия АГ,
- определение целевого уровня АД и конечных целей лечения,
- необходимость назначения комбинированной терапии,
- потребность в негипотензивных препаратах.
Точность определения общего сердечно-сосудистого риска напрямую зависит от того, насколько полным было клинико-инструментальное обследование больного. Без данных УЗИ сердца и сосудов для диагностики ГЛЖ и утолщения стенки (или бляшки) сонных артерий до 50% больных АГ могут быть ошибочно отнесены к категории низкого или умеренного риска вместо высокого или очень высокого. Так в одном исследовании после проведения эхокардиографии доля больных с высоким риском увеличилась с 0% до 55%.
При определении общего ССР особое внимание необходимо уделять состоянию органов-мишеней, так как наличие их поражения способствует дальнейшему прогрессированию ССЗ, что существенно увеличивает риск смерти у таких больных по сравнению с пациентами, у которых имеются только ФР. Риск возрастает с увеличением числа пораженных органов-мишеней.
Факторы, ухудшающие оценку сердечно-сосудистого риска при АГ
Уровень СС риска у ряда больных может быть выше, чем он определен по выше представленной системе стратификации:
- При малоподвижном образе жизни у пациентов с центральным ожирением (увеличение относительного риска, ассоциированного с ожирением, более выражено у молодых, чем у пожилых пациентов).
- У лиц с низким социальным статусом.
- У пациентов с повышенным уровнем триглицеридов, фибриногена, аполипопротеина В, липопротеина (а) и высоко чувствительного С-реактивного белка.
Рекомендации по определению общего сердечно-сосудистого риска у пациентов с АГ
- У пациентов с АГ в отсутствии ССЗ, цереброваскулярных болезней (ЦВБ), ХБП и СД, общий ССР при использовании шкалы SCORE следует считать минимальным.
- Основываясь на доказательствах того, что ПОМ является предиктором смерти от ССЗ, не зависимо от величины риска по шкале SCORE, обследование органов-мишеней следует проводить всем пациентам среднего риска.
- Стратегия лечения должна основываться на исходном уровне общего ССР.
Литература
Кардиология: руководство для врачей в 2 т/ под ред. Н. Б. Перепеча, С. И. Рябова. – СПб.: СпецЛит, 2008. – Т. 1.
Кардиология. Национальное руководство: краткое издание/под ред. Чл.-кор. РАН, акад. РАМН Ю. Н. Беленкова, акад. РАМН Р. Г. Оганова. – М.: ГЭОТАР-Медиа, 2012.
Протасов, К.В. Артериальная гипертензия: учеб. пособие / К. В. Протасов, А.А. Дзизинский. – Иркутск: РИО ГБОУ ДПО ИГМАПО, 2013. – 96 с.
Школа здоровья. Артериальная гипертония. Руководство для врачей / под ред. Р. Г. Оганова. – М.: ГЭОТАР-Медиа, 2008. (для пациентов)
Артериальная гипертензия: диагностика и лечение: Учебное пособие. – Кемерово, 2004. – Авторы: Нестеров Ю. И., доктор медицинских наук Тепляков А. Т., доктор медицинских наук, профессор.
Артериальная гипертония и ее осложнения. Пособие для практикующих врачей / / Управление медицинской профилактики АНО «МИАЦ ТО» Тюмень: Издат. центр «Академия», 2008.
Национальные рекомендации по профилактике, диагностике и лечению артериальной гипертонии, второй пересмотр, 2004 г.
Гипертоническая болезнь. Учебное пособие для студентов лечебного факультета. – Рязань, 2010. – Авторы: В. Я. Гармаш, О. М. Урясьев, К. В. Труфанов.
ДИАГНОСТИКА И ЛЕЧЕНИЕ АРТЕРИАЛЬНОЙ ГИПЕРТОНИИ. Клинические рекомендации. – Москва, 2013. Министерство здравоохранения РФ.